Genotyp 3 – Update 2016
Der Genotyp 3 (GT3) gilt inzwischen als der schwierig zu behandelnde Genotyp bei der chronischen Hepatitis C (HCV) Infektion. Die Ursachen dafür sind der etwas andere klinische Verlauf mit mehr Steatose und die fehlende bzw. zu geringe Aktivität von vielen der derzeit zugelassenen direkt antiviral wirksamen Substanzen (DAAs – Direct Acting Antivirals).
Kein PI bei GT3
Die NS3/4A-Proteaseinhibitoren Simeprevir, Paritaprevir, der NS5A-Inhibitor Ombitasvir und der nicht-nukleosidische NS5B-Polymeraseinhibitor Dasabuvir weisen keine Effektivität beim GT3 auf. In der Ausgabe Hepatitis&more 1/2015 wurde angedeutet, es könnte mit Grazoprevir und Elbasvir ein Lichtblick für die Behandlung von Patienten mit Genotyp 3 geben. Tatsächlich hatten die Daten der C-SWIFT Studie eine Effektivität dieser Kombination bei GT3 Patienten mit und ohne Zirrhose nahegelegt. Allerdings wurden keine weitergehenden Studien seither gezeigt und eine Zulassung dieser Kombination aus einem Proteaseinhibitor und einem NS5A-Inhibitor für den GT3 ist nicht erfolgt.
NS5-Inhibitoren
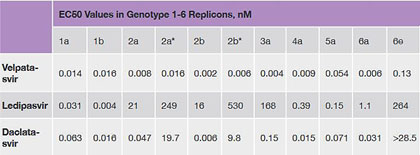
Abbildung 1: Vergleich der effektiven Hemmkonzentration der drei für den Genotyp 3 zugelassenen NS5A-Inhibitoren im Replikon-System. Daten der Firma Gilead Sciences. Für genauere Spezifikationen der Repliconsystem zu den einzelnen Genotypen siehe dort.
Außer dem pangenotypischen nukleosidischen NS5B-Polymeraseinhibitor Sofosbuvir (SOF) stehen noch die NS5-Inhibitoren Daclatasvir (DAC), Ledipasvir (LPV) und neuerdings Velpatasvir beim GT 3 zur Verfügung. Beim NS5A-Inhibitor Ledipasvir ist die notwendige Konzentration des NS5A-Inhibitors so hoch, dass dies keine adäquate Therapieoption darstellt. Der neue NS5A-Hemmer Velpatasvir wirkt bei GT3 deutlich besser als Ledipasvir. Damit steht mit der Zulassung von Epclusa® (die Kombination aus Velpatasvir und Sofosbuvir) eine gute Alternative zu Daclatasvir und Sofosbuvir zur Verfügung. Die beste Aktivität gegen GT3 in vitro derzeit hat Velpatasvir (Abb. 1).
Zugelassene Therapie
Entsprechend der Zulassung kann der GT3 mit der Kombination SOF und Ribavirin (RBV) über 24 Wochen behandelt werden. Insgesamt waren SVR-Raten in verschiedenen Studien jedoch sehr niedrig. In der Kohorte HCV-TARGET lag die SVR-Rate insgesamt bei lediglich 62 %. Patienten ohne Zirrhose erreichten immerhin knapp über 80 % die SVR, Patienten mit Zirrhose nur 65 % bzw. 43 % (Vorbehandelte). Daher ist diese Therapie heute eigentlich obsolet. Die Möglichkeit SOF/RBV mit pegyliertem Interferon über 12 Wochen zu geben, die in der BOSON-Studie etwas bessere SVR-Raten erzielt hat, wird in Deutschland zumindest nur sehr selten genutzt.
Die SVR12-Raten nach Sofosbuvir/Ledipasvir über 12 Wochen bei Patienten ohne Zirrhose sind kaum besser als mit Sofosbuvir/Ribavirin. Sie lagen Deutschen Hepatitis C-Register insgesamt um die 70 %, bei Patienten mit bestehender Zirrhose sogar noch schlechter. Auch die Hinzugabe von RBV ergibt keine adäquate Vebesserung der SVR-Rate bei diesen Patienten.
DAC/SOF
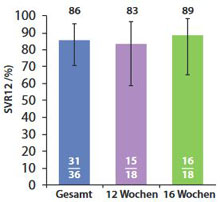
Abbildung 2: ALLY-3+ Studie. SVR12 Raten der GT3 Patienten mit bestehender Leberzirrhose die mit Daclatasvir, Sofosbuvir und Ribavirin behandelt wurden. Gezeigt ist die ITT Analyse von allen Patienten sowie der Subgruppen mit einer Therapiedauer von 12 bzw. 16 Wochen.
Somit bleiben derzeit als einzig sinnvolle Therapien beim Genotyp 3 die Kombination aus einem NS5A-Inhibitor und Sofosbuvir, also DAC/SOF mit oder ohne RBV, bzw. die Fixkombination SOF/VEL. Mit DAC/SOF über 12 Wochen bei Patienten mit GT3 ohne fortgeschrittene Fibrose oder Zirrhose erreicht man eine SVR12-Rate von 94 bis 97 % (therapieerfahren oder –naiv). Bei Patienten mit fortgeschrittener Fibrose und Zirrhose liegt die Heilungsrate mit 63 % deutlich niedriger. In der ALLY 3+ - Studie wurde die Effektivität von DAC/SOF und Ribavirin über 12 oder 16 Wochen bei Patienten mit fortgeschrittener Fibrose und Zirrhose untersucht. Bei der F3-Fibrose fand sich in beiden Studienarmen eine SVR12 von 100 %. Bei Patienten mit Zirrhose eine Erfolgsrate von 83 % bzw. 89 % nach 12 bzw. 16 Wochen (Abb. 2). Damit könnte eine Therapieverkürzung auf 16 Wochen überlegt werden, allerdings ist dies noch nicht in die aktuelle Zulassung aufgenommen worden.
SOF/VEL
Die Fixkombination SOF/VEL über 12
Wochen wurde bei GT3 in ASTRAL-3 mit SOF/RBV über 24 Wochen
verglichen – interessanterweise nicht mit DAC/SOF. Insgesamt wurden
277 bzw. 275 Patienten behandelt. Im SOF/VEL Arm zeigte sich eine
SVR12 Rate von 95 % gegenüber 80 % im SOF/RBV-Arm. Auch die
Subgruppe mit Zirrhose (jeweils ca. 30 % der Patienten) erreichte
eine SVR12 Rate von 9 % im Vergleich zu 66 % im SOF/RBV-Arm. Eine
Vortherapie mit Interferon spielte in dieser Studie keine besonders
große Rolle, d.h. auch die Vorbehandelten erreichten eine SVR12 um
90 % (Abb. 3). Die neue Kombination stellt somit eine Alternative
zu DAC/SOF dar, wenn man auch sagen muss, dass die SVR12-Raten nicht
ganz das erwünschte Ziel einer Heilung von über 95 % der
Patienten erreicht.
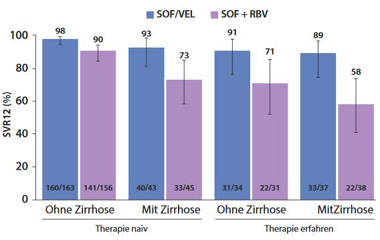
Abbildung 3: ASTRAL-3 Studie. SVR12 Raten der GT3 Patienten die entweder 12 Wochen mit Velpatasvir und Sofosbuvir oder 24 Wochen mit Sofosbuvir und Ribavirin behandelt wurden. Subgruppenanalyse nach Vortherapie und Zirrhose-Status.
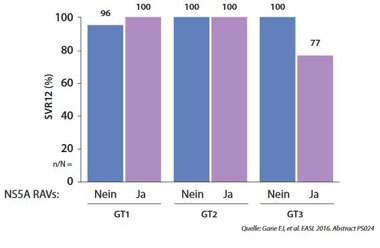
Abbildung 4: SOF/VEL+Ribavirin Retherapie nach SOF/VEL-Versagen bei GT3. SVR-Rate in Abhängigkeit von NS5A-RAVs.
Kritisch anzumerken bleibt jedoch die Tatsache, dass es sich auch hierbei um eine Kombination von SOF mit einem NS5A-Inhibitor handelt, genauso wie in der Kombination DCV/SOF. Offen bleibt damit die Frage, wie gehen wir mit Patienten mit NS5A-Resistenzen oder Therapieversagern auf eine solche Therapie um?
Dekompensierte Leberzirrhose
Ein besonderes Problem stellen die Patienten mit weit fortgeschrittener Zirrhose bzw. dekompensierter Zirrhose dar. Selbst mit 24 Wochen DAC/SOF plus Ribavirin lagen die SVR12-Raten bei Child B oder C bei 70 % und darunter. Dahingegen hat die ASTRAL-4 Studie gezeigt, dass mit einer Kombination SOF/VEL und Ribavirin über 12 Wochen bei GT3-Patienten mit dekompensierter Leberzirrhose eine SVR von 85 % erreicht werden kann. Dies ist ein Hoffnungsschimmer für diese sehr schwer zu behandelnden Patienten, was sich erfreulicherweise auch in der Zulassung von SOF/VEL wiederspiegelt
Resistenzen
Welche Bedeutung haben die Resistenzen (RAVs – Resistance Associated Variants oder RASs – Resistance Associated Strains) für die Behandlung von Patienten mit GT3? In dieser Fragestellung hat sich die Arbeitsgruppe um Professor Sarrazin aus Frankfurt sehr verdient gemacht. Insgesamt weisen in Deutschland nur ca. 9 % der GT3-Patienten Baseline NS5A-RAVs auf. 7 % haben eine A30K-Variante, 2 % die Y93H-Variante. Die NS5B-RAV L159F hatte niemand der Therapienaiven, aber 11 % der mit SOF vorbehandelten Patienten. Insgesamt stellen RAVs daher vor einer Ersttherapie mit DAC/SOF kein Problem dar. Eine Resistenztestung vor Ersttherapie bei GT3 wird derzeit nicht empfohlen.
Das sieht bei vorbehandelten Patienten anders aus. 84 % der Patienten mit einem Relaps nach DAC/SOF die Y93H-Variante und damit eine Resistenz gegenüber dem NS5A-Inhibitor aufweisen. Daten zur Re-Therapie mit DAC/SOF gibt es nicht.
Dagegen wurden in einer Studie SOF/VEL-Versager 24 Wochen erneut mit SOF/VEL plus Ribavirin behandelt. 77 % (9/11) wurden geheilt und zwar auch 9/11 Patienten mit Y93H. Patienten, die mit LDV/SOF behandelt wurden, wiesen interessanterweise diese RAV nach Relapse nicht auf, was ein weiterer Hinweis darauf ist, dass Ledipasvir bei GT3 keine effektive Wirksamkeit hat. Patienten nach LDV/SOF-Versagen könnten daher mit einer VEL/SOF oder DAC/SOF Therapie erneut behandelt werden. Vor einer Retherapie nach DAA-Versagen wird allerdings insbesondere bei GT3-Patienten mit Zirrhose eine Resistenzbestimmung empfohlen.
Rosige Zukunft
Auf der EASL wurden Daten zu zwei hoffnungsvollen Therapiekombinationen auch für Patienten mit GT3-Infektion vorgestellt. Zum einen wurde das Ergebnis der Kombination SOF/VEL plus der NS3/4A-Proteaseinhibitor GS-9857 präsentiert. Insgesamt wurden insgesamt 128 Patienten, davon 35 mit GT3, behandelt. Etwa die Hälfte der Patienten hatte eine Zirrhose, wobei nicht klar ist, ob dies auch für die Subgruppe der GT3-Patienten zutrifft. 79 % der GT3-Patienten waren mit einem oder zwei DAAs vortherapiert. Die SVR12-Rate lag bei 97 %. Ein GT3-Patient erlitt einen Relapse. Dieser hatte zu Baseline eine Y93H-RAV.
Die zweite vielversprechende Kombination ist der NS3/4A-Proteaseinhibitor Glecaprevir (ABT-493) mit dem NS5A-Inhibitor Piprentasvir (ABT-530), beides Substanzen der 2ten bzw. 3ten Generation. In einer Studie wurden 29 therapienaive GT3-Patienten ohne Zirrhose über 8 Wochen behandelt. Wenn man davon absieht, dass ein Patient sein Einverständnis zurückzog und austrat, erreichten 100 % die SVR12.
Die gleiche Substanzkombination wurde in einer zweiten Studie bei GT3-Patienten mit Zirrhose untersucht. Auch hier fand sich eine SVR12-Rate von 100 %. Ebenfalls in der klinischen Entwicklung ist die Dreifachkombination aus Grazoprevir mit MK-3682 und MK-8408, deren Wirksamkeit bei GT3 eine Phase-2-Studie belegt.
Insgesamt bleibt daher der GT3-Patient aktuell noch schwierig zu behandeln, insbesondere wenn er eine Zirrhose aufweist oder nach einer Therapie mit DAC/SOF einen Relapse erlitten hat. Aber auch hier geht die Entwicklung weiter und nach einer einfacheren Therapie im Herbst diesen Jahres werden uns vermutlich in den nächsten Jahren auch für GT3 Patienten weitere Substanzklassen und Kombinationen mit weniger Kreuzresistenzen zur Verfügung stehen.





