Verlauf – akute Hepatitis B
Der klinische Verlauf einer Hepatitis B Infektion ist hochvariabel. Sie kann asymptomatisch verlaufen oder sich als entzündliche Lebererkrankung manifestieren, die mit einer Leberschädigung einhergeht.
Die Inkubationszeit der Hepatitis B ist mit durchschnittlich 30-180 Tagen lange. Bei der akuten Hepatitis B ist das HBc-AK IgM immer, das Hbs-AG in 90% der Fälle positiv. HBs-Ag wird bereits vor Beginn der klinischen Symtomatik nachweisbar und ist mit Krankheitsbeginn in 90% der Fälle nachweisbar.
Die akute Hepatitis B verläuft in 2/3 der Fälle asymptomatisch, insbesondere im Kindesalter. Eine akute Hepatitis mit Heilung und Viruselimination ist in 25% der Infektionen der Fall. Somit heilen 90% der Infektionen spontan aus. Immunkompetente Erwachsene haben in 10% einen chronischen Verlauf. Bei vorgeschädigtem Immunsystem (Nierentransplantation, HIV-Infektion, Hämodialysepatienten) ist die Zahl der chronischen Verläufe deutlich höher. Bei Neugeborenen HBV-infizierter Mütter ist die Rate sogar bei 90%.
Die Symptome der akuten Hepatitis B ähneln denen eines grippalen Infekts (Abgeschlagenheit, subfebrile Temperaturen). Es können gastrointestinale Symptome (Appetitlosigkeit, Übelkeit, Druckschmerz im rechten Oberbauch und evtl auch Durchfall) auftreten. Gelegentlich kommt es zu Arthralgien oder Exanthemen. Im Verlauf von mehreren Wochen kommt es in 1/3 der Fälle zu einem ikterischen Verlauf mit Dunkelfärbung des Urins und Entfärbung des Stuhls, einem Sklerenikterus und Juckreiz. Sonographisch findet man eine Hepatomegalie, gelegentlich auch eine Splenomegalie. Die komplizierte cholestatische Verlaufsform kommt in 5% der Fälle vor. Eine fulminante Hepatitis mit nekrotisierender Hepatitis und konsekutivem Leberversagen (Ikterus, Aszites, hämorrhagische Diathese, Leberkoma) ist bei einer Hepatitis B alleine selten (0,1%), bei Schwangeren kommt es in bis zu 20%, bei Hepatitis D Koinfektion bei bis zu 2% der Fälle zu diesem prognostisch schlechten Verlauf.
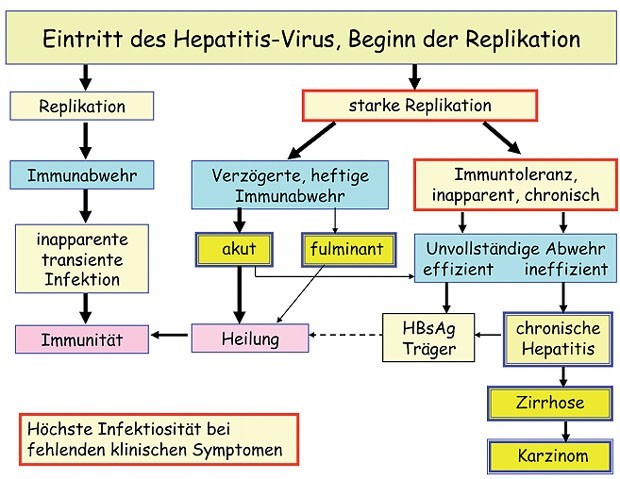
Abb. 1: Verlaufsformen der Hepatitis B-Virus-Infektion je nach Zeitpunkt und Stärke der Immunantwort
Verlauf - chronische Hepatitis B
Von einem chronischen Verlauf spricht man wenn die akute Hepatitis B Infektion nach 6 Monaten nicht ausgeheilt ist: HBs-Ag positiv, Nachweis von HBV-DNA und fehlende Serokonversion in Anti-HBs und Anti-HBe.
Zu einer Chronifizierung der Hepatitis B kommt es in ca. 10% der Fälle. Von diesen Patienten entwickeln 12% eine Leberzirrhose und 0,5% ein hepatozelluläres Carcinom. Das Risiko, ein hepatozelluläres Karzinom zu entwickeln, liegt für einen HBV-Träger, insbesondere wenn die Infektion im Kindesalter erworben wurde, 100- bis 200fach höher als für einen Nichtinfizierten. Es entwickelt sich fast ausschließlich auf dem Boden einer Leberzirrhose und tritt meist erst mit einer Latenz von 25-30 Jahren nach der Ansteckung auf.
In einigen HBV-infizierten Patienten zeigen sich extrahepatische Manifestationen in Form einer Serumkrankheit mit Fieber. Andere extrahepatische Phänomene sind symmetrische Arthralgien der kleinen Gelenke, Urtikaria, hämatologische Veränderungen (aplastische Anämie), kardiale (Bradykardie, Myokarditis) und respiratorische Probleme (Atemwegs-infektionen, Pleuraerguss), Glomerulonephritis, Vaskulitiden oder eine Kryoglobulinämie. 50 % aller Patienten mit einer Periarteritis nodosa sind HBsAg positiv. In den meisten Fällen verschwinden die extrahepatischen Manifestationen spontan. Bei schwerer klinischer Symptomatik kann bei Polyarthritis eine Plasmapherese, bei Glomerulonephritis eine Interferontherapie indiziert sein.

Abb. 2: Die chronische Hepatitis B verläuft in zwei Phasen. Von der hochvirämischen HBeAg-positiven Hepatitis geht die Erkrankung durch bessere immunologische Kontrolle in eine HBeAg-negative Hepatitis über. Wird die HBV-Replikation schließlich vom Abwehrsystem komplett supprimiert, kommt es zur immunologischen Kontrolle mit HBsAg-Verlust mit Bildung von HBs-Antikörpern, d.h. zur Ausheilung.
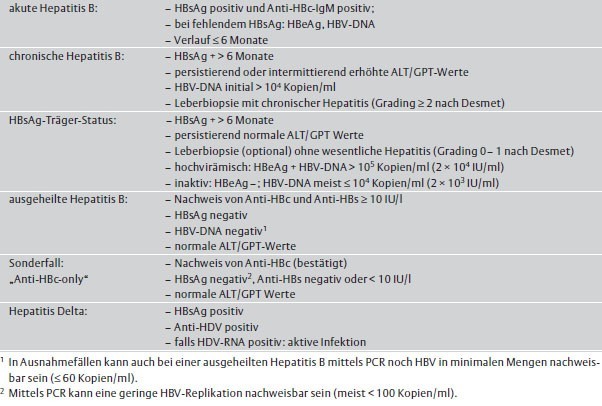
Tab. 1:Diagnostische Kriterien einzelner Verlaufsformen der Hepatitis B/D





