Leitlinien zur akuten Hepatitis C bei HIV-positiven Patienten*
In einem Konsensus-Meeting im Frühjahr dieses Jahres wurden die Studiendaten zur akuten Hepatitis bei HIV-Infizierten diskutiert und europäische Leitlinien zu Screening, Diagnostik und Therapie verabschiedet.
Seit 10 Jahren werden zunehmend akute Hepatitiden bei HIV-positiven MSM beobachtet. In den USA und Australien scheint das Krankheitsbild mit 54 bzw. 28 dokumentierten Fällen eher selten zu sein. In Europa dagegen sind mehr als 900 Fälle beschrieben, mehr als die Hälfte davon in England. Empfehlungen insbesondere zur Behandlung dieser Patienten werden dringend gebraucht. Die Studienlage zu diesem Thema ist allerdings vergleichsweise dünn. Dennoch haben verschiedene europäische Fachgesellschaften nun erstmals gemeinsam Leitlinien erarbeitet. Beteiligt an dem Projekt waren NEAT (European AIDS Treatment Network), die Hepatitis-Gruppe der EACS (European AIDS Clinical Society), EASL (European Association for the Study of the Liver), ESGVH (European Group on Viral Hepatitis), ESCMID (European Society of Clinical Microbiology and Infectious Diseases) sowie EATG (European AIDS Treatment Group). Die Grundlagen für die Leitlinien in Form von Literatur und Klassifikation der Qualität der Evidenz bzw. der Stärke der Empfehlung wurden von vier Arbeitsgruppen (Case Definition and Diagnosis; Epidemiology and Transmission Risk Factors; Pathogenesis/Natural History; Management) vorbereitet. Nach Diskussion der Vorschläge wurden die Leitlinien dann auf dem Konsensus-Treffen per Abstimmung verabschiedet.
Case Definition
Die akute Hepatitis C ist gekennzeichnet durch den Nachweis von HCV (Hepatitis C-Virus) im Blut bei aktuell negativen HCV-Antikörpern (HCV-AK) bzw. negativen HCV-AK innerhalb der letzten 12 Monaten. Positive HCV-AK bei negativem Vorbefund innerhalb der letzten 12 Monate erlauben ebenfalls mit oder ohne HCV-Nachweis im Blut die Diagnose einer akuten Hepatitis C.
Sollte kein Befund zu den HCV-AK während der letzten 12 Monate vorliegen, kann eine akute Hepatitis C möglicherweise auch anhand folgender Kriterien diagnostiziert werden:
1.
• akuter Anstieg der GPT auf >10x ULN
oder
• akuter Anstieg der GPT auf >5x ULN bei normaler GPT in den letzten 12 Monaten
oder
• akuter Anstieg der GPT auf >3,5x ULN bei erhöhter GPT in den letzten 12 Monaten
und
2.
• HAV-AK IgM und HBc-AK IgM negativ
und
• Ausschluss anderer Ursachen für eine akute Hepatitis
In der Frage, ob man auch das Risikoprofil des Patienten bei der Case Definition berücksichtigen sollte, konnte kein Konsensus erzielt werden.
HCV-Serokonversion/Transaminasen
Die HCV-Serokonversion verläuft bei HIV/HCV-Koinfizierten langsamer als bei HCV-Monoinfektion. Beim ersten Nachweis von HCV im Blut sind lediglich bei 25% der Koinfizierten HCV-Antikörper nachweisbar. Nach drei Monaten haben 63% und nach sechs Monaten 87% der Patienten eine HCV-AK-Serokonversion durchgemacht. Und bei 5% der Patienten kommt es selbst nach 12 Monaten nicht zur Ausbildung von entsprechenden Antikörpern. Dagegen haben die meisten Patienten (76%) beim ersten Nachweis von HCV im Blut eine erhöhte GPT. Der Leberwert ist bei 74% auch nach drei Monaten noch erhöht. 88% der Koinfizierten hatten bei der Diagnose und drei Monate später erhöhte Transaminasen.
Screening/Diagnostik
Bei Verdacht auf eine akute Hepatitis C ist die HCV-PCR zum Nachweis von Viren im Blut entscheidend. Die HCV-AK sollten routinemäßig bei jeder HIV-Neudiagnose bestimmt werden. Bei HIV-Patienten mit erhöhtem Risiko für eine akute Hepatitis C ist eine Kontrolle der GPT alle sechs Monate und der HCV-AK alle 12 Monate anzeigt. Ferner sollten die HCV-AK drei Monate nach einer neu festgestellten sexuell übertragbaren Infektion bzw.
intravenösem Drogengebrauch überprüft werden.
Natürlicher Verlauf
Die akute Hepatitis C heilt bei HIV-Koinfektion seltener aus als bei HCV-Monoinfektion. Bei HIV-Koinfektion wird die Heilungsrate in der Literatur mit 0 bis 40% angegeben. Prädiktoren für eine Spontanheilung sind ein früher und steiler Abfall der HCV-Viruslast in den ersten vier bis acht Wochen, eine günstige genetische Konstellation (CC-Genotyp für IL28B), weibliches Geschlecht, sexuelle Transmission, Ikterus und hohe Transaminasen sowie ein positives HBs-Antigen.
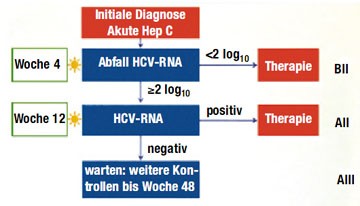
Abb. 1: Monitoring und Indikation zur Therapie
Untersuchung von retrospektivem alten Serum kann sinnvoll sein, um die Dauer der Infektion abzuschätzen. Im Fall einer Infektionsdauer von länger als 12 Wochen sollte die Therapie ggf. gleich eingeleitet werden.
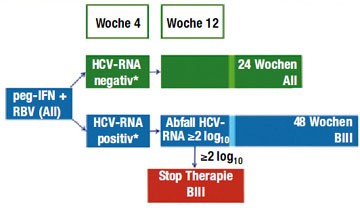
Abb. 2: Antivirale Therapie der akuten Hepatitis C
*Evidenz beruht auf einer HCV-RNA Nachweisgrenze von 615 IU/ml
Monitoring und Therapie
Die HCV-Viruslast sollte vier Wochen nach dem ersten Nachweis von HCV im Blut kontrolliert werden. Ist es nicht zu einem Abfall der HCV-Viruslast um ≥2 log-Stufen gekommen, sollte man mit der HCV-Therapie beginnen. Ist die HCV-Viruslast um ≥2 log-Stufen gefallen, erfolgt die nächste Kontrolle nach acht Wochen, d.h. 12 Wochen nach dem ersten Nachweis. Ist zu Woche 12 noch HCV im Blut nachweisbar, ist dies eine Indikation zur umgehenden Therapieeinleitung (Abb. 1).
Anders als bei der akuten HCV-Monoinfektion, die allein mit pegyliertem Interferon behandelt wird, sollten HCV/HIV-Koinfizierte Ribavirin und Interferon erhalten. Ist die HCV-Viruslast bereits vier Wochen nach Therapiebeginn negativ, beträgt die Therapiedauer 24 Wochen. Ist die HCV-Viruslast zu Woche vier noch positiv, aber zu Woche 12 um ≥2 log-Stufen gefallen, beträgt die Therapiedauer 48 Wochen. Diese Empfehlung beruht auf Studien, in denen die HCV-Nachweisgrenze bei 615 IU/ml lag. Neuere Test haben eine Nachweisgrenze in der Regel von 15 IU/ml. Um die Erfolgschancen der Therapie zu erhöhen, kann es sinnvoll sein, die neue, empfindlichere Nachweisgrenze als Grundlage für die Entscheidung zur Therapiedauer heranzuziehen. Ist die HVC-Viruslast zu Woche 12 um weniger als 2 log-Studien gefallen, kann man die Behandlung abbrechen, da die Aussicht auf Erfolg sehr gering ist (Abb. 2).
Prävention
Ob die sexuelle HCV-Transmission bei HIV-positiven MSM allein durch Blut-Blut-Kontakt oder auch über Sperma-Schleimhaut-Kontakt übertragen wird, ist derzeit noch unklar. Aufgrund der bisherigen Beobachtung empfiehlt es sich, Folgendes zu vermeiden: Sexualpraktiken, bei denen es zu Verletzungen/Schleimhautschäden kommt (z.B. Fisting), gemeinsamer Gebrauch von Sexspielzeug, Gruppensex, gemeinsamer Gebrauch von Applikationshilfen für Drogen (z.B. Spritzen, Koksröhrchen). Zudem sollten alle Patienten bei der HIV-Neudiagnose sowie alle Patienten bei der Diagnose einer akuten Hepatitis C über die Risikofaktoren der HCV-Transmission informiert werden.
*Dieser Beitrag beruht auf einem Vortrag von Dr. Martin Vogel, Bonn, im Rahmen des
10th International Congress on Drug Therapy in HIV, 7.-11. November 2010 in Glasgow





