Ramona Pauli, München
Neue Atopie und später Durchbruch
Anamnestisch bestanden keine Beschwerden und keine Vorerkrankungen. Bei der körperlichen Untersuchung zeigte sich keine Auffälligkeit. Die junge Frau lebt seit zwei Jahren in Deutschland, ist Masseurin, arbeitet derzeit als Verkäuferin. Die sprachliche Verständigung ist etwas schwierig, aber möglich.
Im Labor findet sich ein HCV Genotyp 1b bei einer Viruslast von 1,6 Millionen IU/ml. Die Leberparameter sind mit Ausnahme einer mit 38 IU/ml leicht erhöhten GPT im Normbereich. Die sonografische Leberstruktur ist homogen etwas verdichtet. Ansonsten sind alle weiteren erhobenen Untersuchungen – insbesondere alle weiteren Laborbefunde und die Sonografie des Abdomens – regelrecht.
Initial kein Hautproblem
Nach entsprechender Aufklärung begann die Patienten mit der Behandlung, bestehend aus pegyliertem Interferon alfa-2a 180 µg/W, Ribavirin 1200 mg/d (70 kg Körpergewicht) und Telaprevir 750 mg TID. Vier Wochen nach Therapiebeginn ist HCV nicht mehr nachweisbar (Nachweisgrenze 15 IU/ml). Die Medikamente werden gut vertragen. Das Hämoglobin ist zu Woche 4 von initial 14 mg/dl auf 11,2 mg/dl gefallen und bleibt auch im weiteren Verlauf der Behandlung stabil zwischen 10,8 und 11,4 mg/dl. Die übrigen Laborwerte zeigen die üblichen Veränderungen bei HCV-Therapie, eine Dosisanpassung ist nicht notwendig.
Nach Absetzen von Telaprevir
Zu Woche 8 berichtet die Patientin über Appetitlosigkeit. Das Essen wird zudem durch eine Stomatitis aphthosa erschwert. Der Gewichtsverlust beträgt 4 kg. Gleichzeitig klagt sie erstmals über Juckreiz. Die Haut pflegt sie mit Olivenöl. Man erkennt ein sehr diskretes, klein-fleckiges Exanthem im Rumpfbereich. Es wird Betnesol Creme rezeptiert. HCV-RNA ist zu Woche 8 nicht nachweisbar.
Die Patientin kommt wieder zu Beginn Woche 12. Das Exanthem hat sich trotz externem Cortison vom Rumpf auf Extremitäten und Gesicht ausgebreitet. Das Exanthem ist klein-fleckig auf sehr trockener und schuppiger Haut. Die Schleimhäute sind frei. Es besteht leichter Juckreiz. Nach langer Aufklärung wird Telaprevir auf Wunsch der Patientin noch 5 Tage bis zum Ende von Woche 12 weitergeführt.
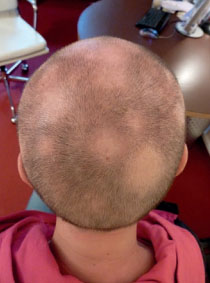 Abbildung 1: Woche 20: Ausgeprägte Alopezia areata und Effluvium
Abbildung 1: Woche 20: Ausgeprägte Alopezia areata und Effluvium
Zu Woche 13, eine Woche nach Absetzen von Telaprevir, kommt die Patientin zur Besprechung. HCV-RNA ist nicht nachweisbar und alle anderen Laborwerte sind nicht gravierend verändert. Der Hautbefund hat sich verschlechtert. Das gesamte Integument erscheint leicht geschwollen, gerötet, lichenifiziert und klein-schuppig belegt. Es besteht eine beidseitige Cheilitis sowie Rhagaden im Bereich der Ohrfalten. Der Pruritus ist rückläufig. Die Körpertemperatur ist im Normbereich, die Patientin hat keine systemischen Beschwerden, im Blutbild besteht keine Eosinophilie. Die Patientin möchte die Therapie auf jeden Fall weiterführen. Daher erhält sie aufgrund der Progredienz der Hauterscheinungen 8 Tage lang orales Prednison (2 Tage 60 mg, 2 Tage 40 mg, 3 Tage 20 mg) sowie erneut topische Steroide. Die Behandlung mit Interferon und Ribavirin wird ohne Dosisreduktion weitergeführt.
Problem Haarausfall
Der Hautbefund bessert sich durch das orale Cortison etwas. Sehr belastend für die Patientin ist allerdings jetzt der progrediente Haarausfall. Zu Woche 17 ist das Haar diffus gelichtet und am Hinterkopf sind drei 2-3 cm große Alepozia areata-Areale zu erkennen. Bei der Wiedervorstellung zu Woche 20 hat die Patienten keine Haare mehr. Die Alopezia areata hat große Bereiche des Kopfes erfasst, die Patientin hat die restlichen Haare rasiert (Abb. 1). Zudem zeigt sich ein Verlust der Augenbrauen und Wimpern. Der Hautbefund hat sich erneut verschlechtert, es bestehen wieder Rhagaden an den Ohrfalten und Mundwinkeln. Der Dermatologe stellt die Diagnose Neurodermitis und verordnet topische Corticoide. Anamnestisch besteht keine Allergieneigung. Die Patientin, die bislang kontinuierlich als Verkäuferin gearbeitet hat, wird primär aufgrund der psychischen Belastung arbeitsunfähig.
Durchbruch
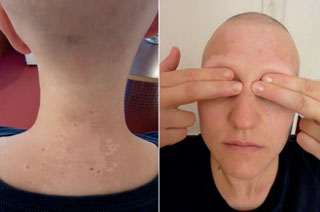 Abbildung 2a und b: Woche 32: Vier Wochen nach Therapieende. Vitiligo, Effluvium und fehlende Augenbrauen.
Abbildung 2a und b: Woche 32: Vier Wochen nach Therapieende. Vitiligo, Effluvium und fehlende Augenbrauen.
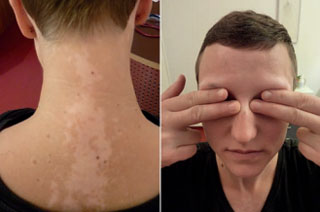 Abbildung 3a und b: Fünf Monate, Therapieende. Deutlich gebesserter Befund im Gesicht. Vitiligo im Nacken unverändert.
Abbildung 3a und b: Fünf Monate, Therapieende. Deutlich gebesserter Befund im Gesicht. Vitiligo im Nacken unverändert.
Bei der Kontrolle der HCV-RNA zu Woche 24 sind die Rhagaden abgeheilt, der Hautbefund ist etwas besser. Im Labor zeigt sich ein viraler Durchbruch mit 150 IU/ml HCV-RNA. Die Patientin ist telefonisch nicht erreichbar und erst zu Woche 28 wieder in die Praxis. Sie hatte die Therapie weitergeführt und die Viruslastmessung zeigt einen Anstieg der HCV-RNA auf 14.000 IU/ml. Die Therapie wird abgebrochen.
Bei der Kontrolle vier Wochen nach Therapieende ist die Haut im Gesicht noch trocken, aber nicht mehr gerötet und schuppig. Der Haarbefund ist unverändert. Neu hinzugekommen ist eine Vitiligo im Gesicht, am Hals und oberem Thorax (Abb. 2 und 3).
Fazit
Kontrollen der Viruslast in monatlichen Abständen erscheinen anhand dieses Falles sinnvoll, um späte Durchbrüche zu erfassen. Leider ist bei dieser Patientin kein Resistenztest durchgeführt worden, aber angesichts des frühen Abfalls der HCV-RNA unter die Nachweisgrenze ist von einem Durchbruch einer resistenten Variante auszugehen. Wenn die Behandlung weitergeführt wird, kommt es zu einem raschen Anstieg der Viruslast und damit möglicherweise zu einem größeren Reservoir resistenter Viren, die zuküftige Therapieoptionen beeinträchtigen könnten. Offen bleibt die Frage, inwieweit die Gabe von oralem Cortison zu Woche 13 den viralen Durchbruch beschleunigt hat. Retrospektiv hatte die orale Kortisongabe einen nur geringen additiven Effekt zur topischen Therapie.
Der zweite Aspekt dieser Kasuistik ist die „atopische Exazerbation“ bei einer Patientin ohne dermatologische sowie allergische Vorerkrankung. Nach dem initial vermutlich Telaprevir-induzierten leichten Rash ist es unter pegyliertem Interferon/Ribavirin zu einer allergischen Diathese mit Neurodermitis, Alopecia areata und Vitiligo gekommen. Diese Reaktion wird in den publizierten Fällen als Interferon-(Neben)Wirkung beschrieben. Die Differenzierung von Telaprevir-induziertem Rash und Interferon-induzierten Hauterscheinungen kann schwierig sein, insbesondere da der Telaprevir-Rash nach Absetzen der Substanz eher langsam rückläufig ist. Bei anhaltenden Hautveränderungen bzw. Progredienz über sieben Tage nach Absetzen von Telaprevir sollte auch ohne Anzeichen eines DRESS-Syndroms die Therapie komplett beendet werden.





