Martin Schäfer, Essen
Antidepressive Differentialtherapie bei Patienten mit
Lebererkrankungen
Diagnostische Kriterien der Depression
- Typische Symptome
- Gedrückte/depressive Stimmung
- Interessenverlust oder Freudlosigkeit
- Verminderung der Energie mit erhöhter Ermüdbarkeit, Aktivitätseinschränkung, Verminderung des Antriebs
- Andere nicht-obligate Symptome
- Verminderung der Konzentration
- Verminderung des Selbstwertgefühls und Selbstvertrauen
- Schuldgefühle und Gefühle von Wertlosigkeit
- Negative und pessimistische Gedanken
- Suizidgedanken, Selbstverletzungen und Suizidhandlungen
- Schlafstörungen
- Verminderter Appetit
Leichte depressive Episode:
Zwei
Symptome aus der Gruppe I a-c und zwei Symptome aus der Gruppe II 1-7. Die Symptome sind nicht besonders ausgeprägt, nur teilweise Einschränkungen der tgl. Aktivitäten, Beruf und
Sozialleben.
Mittelschwere depressive Episode:
Zwei Symptome aus der Gruppe I a-c. Drei oder vier Symptome aus der Gruppe II 1-7. Häufig sindeinzelne Symptome besonders ausgeprägt oder eine Vielzahl von Symptomen sind durchgängig
vorhanden. Erhebliche Einschränkungen von den tgl. Aktivitäten, Beruf und Sozialleben.
Schwere depressive Episode:
Alle drei Symptome der Gruppe I. Die Stimmung wird oft mit einem Gefühl der Gefühllosigkeitumschrieben. Vier Symptome aus der Gruppe II 1-7, einige besonders ausgeprägt. Das Ausführen
der tgl. Aktivitäten, des Berufs und des Soziallebens ist praktisch nicht mehr adäquat möglich.
Tab. 1: Diagnostische Kriterien einer Depression nach ICD-10
Die Punktprävalenz depressiver Episoden nach ICD-10 oder DSM-IV (sogenannte „Major Depression“) in der
Allgemeinbevölkerung wird auf 2-7% geschätzt. Zählt man die leichteren depressiven Episoden und chronisch depressiven
Verstimmungen („Dysthymie“) dazu kommt man auf eine Punktprävalenz von 15-30%. Die
Lebenszeitprävalenz für eine
depressive Störung liegt sogar bei ca. 17%.
Bei Patienten mit Lebererkrankungen ist vor allem im Rahmen der chronischen Hepatitis C, aber auch bei anderen
Leberfunktionsstörungen ein erhöhtes Risiko für depressive und kognitive Störungen gezeigt worden.1-4
Depressive Symptome können sich im Rahmen der Grunderkrankung oder auch als Folge der Therapie entwickeln. So ist vor
allem bei der Interferontherapie der chronischen Hepatitis eine Inzidenz von klinisch relevanten depressiven Syndromen
zwischen 10 und 60% gezeigt worden.5 Auch eine Behandlung mit Kortikosteroiden oder Opiaten zur
Schmerzkontrolle ist gehäuft mit dem Auftreten depressiver Syndrome verbunden. Differentialdiagnostisch abzugrenzen ist
das „Müdigkeitssyndrom“ (sekundäres Fatigue-Syndrom), das bei zahlreichen
Lebererkrankungen vor allem im Rahmen
schon bestehender Leberfunktionsstörungen zu finden ist.4 Fortschreitende Lebererkrankungen mit klinisch
manifesten Funktionseinschränkungen können zu organisch bedingten kognitiven Störungen führen, die ebenfalls nicht
Symptom einer Depression sein müssen, von diesen aber differentialdiagnostisch abzugrenzen sind.
Definition der Depression
Tabelle 1 zeigt die Kern- und Zusatzsymptome nach ICD-10, die die Diagnose einer depressiven Symptomatik
wahrscheinlich machen. Diese Symptome müssen über einen Zeitraum von mindestens 14 Tagen kontinuierlich bestehen.
Einzeln auftretende Symptome wie Müdigkeit, Konzentrationsstörungen oder Schlafstörungen oder über einzelne Tage
auftretende depressive Stimmungen erlauben nicht die Diagnose einer manifesten depressiven Störung. Im Falle einer
klaren Assoziation mit einer „organischen Ursache“ ist die Diagnose einer „organisch bedingten
Depression“ zu
stellen.
Grundlagen der antidepressiven Therapie
Neben einer psychosozialen Begleittherapie bis hin zu einer symptomorientierten spezifischen Psychotherapie stellt die Pharmakotherapie den wichtigsten Baustein einer effektiven Depressionsbehandlung dar. Obwohl für die Wirksamkeit einzelner Antidepressiva (AD) bisher nicht eindeutige Unterschiede gezeigt werden konnten, sind gerade bei bestehender Lebererkrankung differentielle Überlegungen bezüglich Vor- und Nachteile einzelner Antidepressiva notwendig. Zudem sollten bei Nichtansprechen auf die Therapie verschiedene Basisstrategien beachtet werden, um einen möglichst optimalen Therapieerfolg zu erzielen.
Antidepressiva
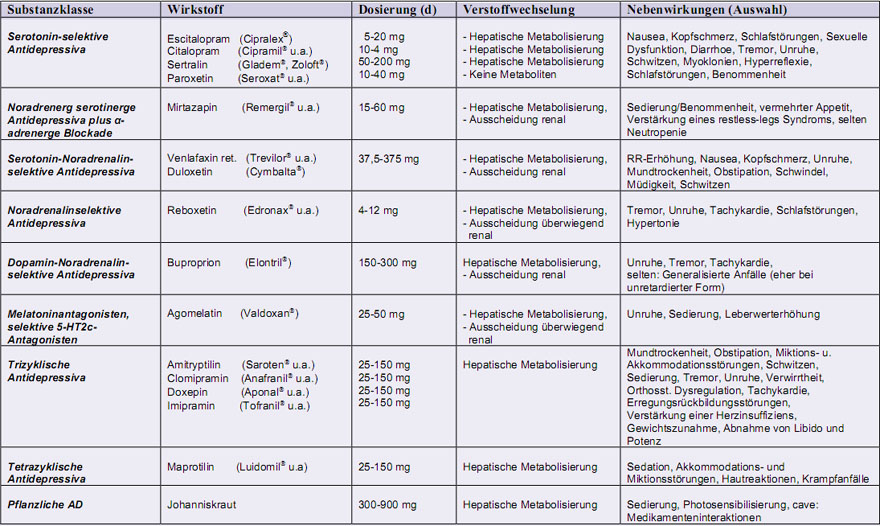
Unter den Antidepressiva (AD) werden verschiedene Gruppen unterschieden nach ihrem dominierenden Wirkmechanismen (Tab. 2). Als unselektive Serotonin- und Noradrenalin-Wiederaufnahmehemmer gelten die tri- und tetrazyklischen AD.
Weitere Gruppen bilden selektive Serotonin-Wiederaufnahmehemmer (SSRI), selektive Noradrenalin-Serotonin-Wiederaufnahmehemmer (SNRI), selektive Noradrenalin-Wiederaufnahmehemmer (NARI), noradrenerge und spezifisch serotonerge AD (NaSSA), Dopamin- und Noradrenalin-Wiederaufnahmehemmer (DNRI), Monoaminooxidasehemmer, Melatoninantagonisten und selektive 5-HT2c-Antagonisten sowie pflanzliche Präparate (Hypericum perforatum). Aus Gründen der Übersichtlichkeit sind in Tabelle 2 nur die fakultativ bei Lebererkrankungen einsetzbaren AD und die wichtigsten Nebenwirkungen aufgelistet.
Welches Antidepressivum wann?
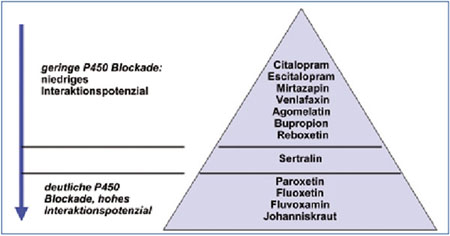
Abb. 1: Potenzial der Interaktionen mit dem Cytochrom P450
System neuerer Antidepressiva
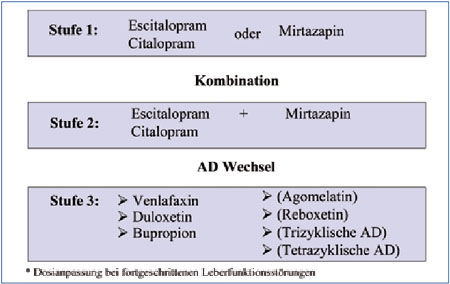
Abb. 2: Möglicher Stufenplan der Pharmakotherapie von
Depressionen bei Lebererkrankungen*
Unterschiede in der Wirksamkeit einzelner Antidepressiva sind nicht klar belegt. Eine aktuelle Metaanalyse über 117 prospektive randomisierte Studien bei 25.928 Patienten sah allerdings die beste Wirksamkeit bei Mirtazapin, Escitalopram, Venlafaxin und Sertralin, wobei Escitalopram und Sertralin das beste Verträglichkeitsprofil zeigten.6 Für Duloxetin, Paroxetin und Fluvoxamin wurde eine etwas geringere Wirksamkeit ermittelt, wobei Reboxetin signifikant weniger wirksam war als alle anderen Vergleichssubstanzen. Die Daten beziehen sich jedoch nicht auf Patienten mit Lebererkrankungen.
Neben der Wirksamkeit ist für die Auswahl einer Substanz das Nebenwirkungs- und Sicherheitsprofil entscheidend. Hierbei spielen in erster Linie bestehende Grunderkrankungen eine Rolle, aber auch depressions- und patientenspezifische Aspekte. So sind bei Patienten frühere Erfahrungen mit bestimmten Substanzen zu erfragen und z.B. bei bestehender Adipositas auch Ängste vor Appetit- bzw. Gewichtszunahme zu berücksichtigen. Eine Prostatahypertrophie, ein Engwinkelglaukom oder Herzrhythmusstörungen bzw. eine schwere Herzinsuffizienz gelten vor allem noch für die älteren trizyklischen Antidepressiva als Kontraindikation. Vorbekannte Epilepsien sind Kontraindikationen für Bupropion. Unter Venlafaxin ist bei bekanntem Hypertonus auf hypertone Krisen zu achten.
Bestehende Leber- und Nierenerkrankungen mit Funktionseinschränkung müssen je nach Verstoffwechselung in die Entscheidung mit eingebunden werden (Tab. 2). Bei zahlreichen Antidepressiva sind Leberwertanstiege als mögliche Nebenwirkung angegeben, insbesondere bei den tri- und tetrazyklischen Antidepressiva und der neuesten zugelassenen Substanz Agomelatin. Hier sollte ein engmaschiges Monitoring der Leberwerte erfolgen. Da die meisten Antidepressiva über die Leber verstoffwechselt werden, ist bei Leberfunktionsstörungen fast immer eine Anpassung der Dosis erforderlich (zumeist Dosisreduktion von 30-50%). Problematisch sind hier vor allem Trizyklika. Bei bestehender Komedikation ist das Interaktionspotenzial mit dem Cytochromsystem der Leber zu beachten. Hier sind Medikamente vorteilhaft, die ein möglichst geringes Interaktionsrisiko aufweisen (Abb. 1). Die meisten Antidepressiva sind bei Nierenfunktionsstörungen unproblematisch, jedoch sollte im Einzelfall auch hier eine Dosisanpassung gegebenenfalls nach Spiegelmessung erfolgen.
Immer wieder diskutiert wird das Blutungsrisiko unter Antidepressiva. Angenommen wird eine Thrombozytenfunktionsstörung aufgrund eines veränderten Serotoninstoffwechsels, insbesondere bei vorwiegend serotonerg wirkenden Antidepressiva. Eine aktuelle Fall-Kontrollstudie untersuchte das Blutungsrisiko unter Antidepressivatherapie, wobei zwischen SSRIs, Trizyklischen AD und andere AD unterschieden wurde.7 Als andere AD wurden Mianserin, Mirtazapin, Reboxetin, Trazodon und Venlafaxin zusammengefasst. Insgesamt wurden 11.025 Patienten mit allgemeinen Blutungen und 1.008 Patienten mit gastrointestinalen Blutungen verglichen mit 21.846 Kontrollen. AD generell ebenso wie AD-Subgruppen waren nicht mit einem erhöhten Blutungsrisiko assoziiert. Gastrointestinale Blutungen waren leicht häufiger bei Patienten mit AD (OR 1.34), wobei Trizyklika keine, SSRIs eine nicht signifikante und andere AD eine signifikante Risikoerhöhung (OR 1.74) aufwiesen.
Praktisches Vorgehen bei Lebererkrankungen
Die meisten Publikationen bei Lebererkrankungen und insbesondere der chronischen Hepatitis C liegen zu Citalopram, Escitalopram und Paroxetin vor (Übersicht bei8). Paroxetin hat gegenüber den beiden anderen Substanzen ein etwas erhöhtes Interaktionsrisiko. Die Anfangsdosierungen liegen bei 5 mg für Escitalopram und 10 mg für Citalopram und Paroxetin bei einmaliger Gabe (am besten morgens). Die Aufdosierung erfolgt je nach Verträglichkeit und kann individuell unterschiedlich sein. Die normalerweise geringste wirksame Dosierung liegt bei 10 mg/Tag für Escitalopram und 20 mg für Citalopram und Paroxetin. Bei fehlender Besserung sollte nach ca. 3 Wochen eine Dosiserhöhung erfolgen. Eine antidepressive Wirksamkeit ist stets erst nach ca. 14 Tagen Therapie zu erwarten. Bei erneutem Nichtansprechen ist eine weitere Dosiserhöhung notwendig.
Stehen Schlafstörungen im Vordergrund bietet sich in erster Linie die Gabe von Mirtazapin an. Hier kann mit 15 mg zur Nacht begonnen werden. Die antidepressive Wirkung ist erst bei 30 mg/Tag zu erwarten. Weitere Erhöhungen auf bis zu 60 mg/Tag sind möglich. Als neue Substanz steht bei dieser Indikation auch Agomelatin zur Verfügung, dessen Nebenwirkungsprofil quasi dem von Placebo entspricht. Allerdings wurden Leberwerterhöhungen beschrieben, ohne dass jedoch bisher Fälle von Lebertoxizität publiziert wären. Insgesamt bestehen bei Patienten mit Lebererkrankungen bisher keine ausreichenden Erfahrungen.
Als weitere Möglichkeiten bzw. Mittel 2. Wahl können Venlafaxin, Duloxetin, Reboxetin oder Bupropion gegeben werden. Weiterhin kommen klassische AD in Frage. Hier sind die jeweiligen spezifischen Nebenwirkungen zu beachten.
Was tun bei Nichtansprechen?
Im Regelfall ist bei Respondern eine Besserung der Grundsymptomatik von 40-50% zu erwarten, die sich nach 2-3 Wochen Therapie oder nach einer entsprechenden Dosisänderung einstellen sollte (z.B. durch entsprechende Depressionsskalen definierbar). Bei Nichtansprechen sollte zunächst bei guter Verträglichkeit eine kontinuierliche Dosissteigerung erfolgen. Natürlich muss auch die Compliance überprüft werden, da bei unregelmäßiger Einnahme z.B. aufgrund von Nebenwirkungen kein antidepressiver Effekt zu erwarten ist. Gerade von den höher zu dosierenden AD (Venlafaxin, Trizyklische AD) lassen sich gut Serumspiegel bestimmen, nach denen überprüft werden kann, ob überhaupt eine Wirkung zu erwarten wäre. Eine zunehmende Bedeutung nimmt die Suche nach den Patienten möglicherweise belastenden Nebenwirkungen ein, da hier versteckte Gründe für eine Nichteinnahme liegen (z.B. sexuelle Dysfunktion).
Ist auch bei regelmäßiger Einnahme und ausreichender Dosierung einer Substanz keine wesentliche Besserung zu sehen, sollte entweder eine Kombinationsbehandlung erwogen werden oder ein Wechsel auf eine Substanz mit anderem Wirkmechanismus erfolgen (Abb. 2). Für eine Kombination spricht ein Teilerfolg der bisherigen Behandlung ohne Tendenz zur weiteren Besserung. Die von uns am häufigsten gewählte Kombination stellt die abendliche Gabe von Mirtazapin mit der morgendlichen Ergänzung durch Citalopram oder Escitalopram dar. Hier wird der sedierende Effekt von Mirtazapin und ein kombinierter Wirkmechanismus über das serotonerge und noradrenerge System ergänzt durch die selektive Serotoninwiederaufnahmehemmung von Citalopram bzw. Escitalopram ohne Sedierung. Gelegentlich gelingt hier eine Wirkung, die mit einer einzelnen Substanz nicht erzielt werden konnte. Als weitere Kombinationsmöglichkeit kann man z.B. Reboxetin mit einer selektiven noradrenergen Wirkung kombinieren mit überwiegend serotonerg wirkenden Substanzen. Kombinierbar erscheinen am ehesten Substanzen mit unterschiedlichem Wirkprofil und möglichst geringen Wechselwirkungen. Umstellungen können z.B. von selektiv serotonergen Substanzen auf kombinierte noradrenerg-serotonerge AD erfolgen (Venlafaxin, Duloxetin, Mirtazapin), auf tri- oder tetrazyklische AD oder auch auf das dopaminerg wirkende Bupropion oder den Melatoninantagonisten Agomelatin. Die Entscheidung ist außer vom Wirkmechanismus abhängig von erkennbaren Risikofaktoren für potenzielle Nebenwirkungen (Hypertonus, Harnverhalt, erhöhte Anfallsneigung, schon bestehende serotonerg bedingte Nebenwirkungen, etc.).
Therapieresistenz
Je nach Definition kann im Falle einer dreimonatigen konsequent durchgeführten erfolglosen Therapie oder z.B. nach dem Nichtansprechen auf drei verschiedene Antidepressiva von einer therapieresistenten Depression gesprochen werden. Die dann weiter gültigen Empfehlungen können nicht auf die spezielle Situation von Patienten mit Lebererkrankungen insbesondere bei sekundär verursachten Depressionen durch Zytokine oder Kortikosteroide übertragen werden. Im Einzelfall zu erwägen wären additive Therapien mit so genannten „stimmungsstabilisierenden“ Medikamenten (Lithium, Valproinsäure) oder z.B. eine Kombination mit atypischen Neuroleptika (Quetiapin, Aripirazol, Olanzapin). Kasuistisch konnte auch ein additiver Effekt von Tryptophan bei Interferonassoziierten therapieresistenten Depressionen gezeigt werden.9 Auf Verträglichkeitsprobleme ist hier besonders zu achten.
Wichtig ist bei Feststellung einer Therapieresistenz die nochmalige ausführliche Prüfung möglicher Gründe für das Nichtansprechen. Zu nennen sind hier neben der Non-Compliance oder einer zu geringen Dosierung eine zu schnelle hepatische Verstoffwechselung („rapid metabolizer“) mit konsekutiv niedrigen Serumspiegeln. Die Patienten sollten bezüglich organischer oder psychosozialer Faktoren sorgsam untersucht werden: Neben der Schilddrüsenfunktion oder anderer organischer Ursachen sind bis dahin unerkannte parallel bestehende Stressoren oder Konflikte denkbar, die nicht auf eine antidepressive Behandlung, aber eventuell auf eine gesprächstherapeutische Intervention ansprechen.
Literatur
1 Weissenborn K, Berding G, Kostler H. Altered striatal dopamine D2 receptor density and dopamine transport in a patient with hepatic encephalopathy. Metab Brain Dis. 2000;15(3):173-8.
2 Weissenborn K, Ennen JC, Schomerus H, Ruckert N, Hecker H. Neuropsychological characterization of hepatic encephalopathy. J Hepatol. 2001;34(5):768-73.
3 Weissenborn K, Bokemeyer M, Ahl B, Fischer-Wasels D, Giewekemeyer K, van den HJ et al. Functional imaging of the brain in patients with liver cirrhosis. Metab Brain Dis. 2004;19(3-4):269-80.
4 Weissenborn K, Krause J, Bokemeyer M, Hecker H, Schuler A, Ennen JC et al. Hepatitis C virus infection affects the brain-evidence from psychometric studies and magnetic resonance spectroscopy. J Hepatol. 2004;41(5):845-51.
5 Schafer A, Wittchen HU, Seufert J, Kraus MR. Methodological approaches in the assessment of interferon-alfa-induced depression in patients with chronic hepatitis C - a critical review. Int.J Methods Psychiatr.Res. 2007;16(4):186-201.
6 Cipriani A, Furukawa TA, Salanti G, Geddes JR, Higgins JP, Churchill R et al. Comparative efficacy and acceptability of 12 new-generation antidepressants: a multiple-treatments meta-analysis. Lancet 2009;373(9665):746-58.
7 Barbui C, Andretta M, De Vitis G, Rossi E, D‘Arienzo F, Mezzalira L et al. Antidepressant drug prescription and risk of abnormal bleeding: a case-control study. J.Clin.Psychopharmacol. 2009;29(1):33-8.
8 Schaefer M. Clinical management of interferon-alfa-associated psychiatric side effects during hepatitis C treatment. Hot Topics in Viral Hepatitis 2008;9:11-20.
9 Schaefer M, Winterer J, Sarkar R, Uebelhack R, Franke L, Heinz A et al. Three cases of successful tryptophan add-on or monotherapy of hepatitis C and IFNalpha-associated mood disorders. Psychosomatics 2008;49(5):442-6.