HOLGER HINRICHSEN, KIEL
Re-Therapie der chronischen Hepatitis C in der Praxis
Mit der Zulassung von pegyliertem Interferon und Ribavirin für die Re-Therapie der chronischen Hepatitis C besteht jetzt eine rechtliche Grundlage für diese Behandlung, ohne einen Regress fürchten zu müssen. Doch nicht jeder Kandidat ist geeignet. Vor Beginn der erneuten Behandlung sollten die Gründe für das Therapieversagen eruiert und das Vorgehen gut geplant werden. Im Zweifelsfall kann man zunächst 12 Wochen behandeln, denn das Ansprechen zu diesem Zeitpunkt ist entscheidend für die Heilungschance.
Seit Beginn der ersten Therapieversuche mit konventionellem Interferon sind circa 20 Jahre vergangen. In dieser Zeit sind viele Patienten mit einer antiviralen Therapie behandelt worden. Zu Beginn der antiviralen Therapie lagen die Chancen einer Ausheilung der Hepatitis C-Virusinfektion unter 10%. Heute liegen sie bei über 50%. Doch trotz der immer weiter optimierten Therapieregime werden auch heutzutage mit der Standardtherapie etwa 40% der Patienten nicht geheilt.
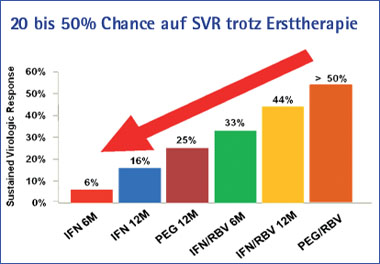
Abb. 1: Entwicklung der sustained virological response (Ausheilung der Hepatitis C im Verlauf der Weiterentwicklung der Hepatitis C-Therapie)
WELCHE VORTHERAPIE?
Die erste Frage vor einer Re-Therapie lautet: Welche Medikamente wurden in der ersten Therapie verabreicht? Ein Non-Responder auf konventionelles Interferon über 6 Monate hat sicher eine höhere Chance auf eine dauerhafte Ausheilung als ein Patient, der unter einer modernen optimalen Therapie mit pegyliertem Interferon und Ribavirin keinen Abfall der Viruslast von >2 log10 aufwies. Alle Patienten, die mit einer Monotherapie mit konventionellem Interferon oder mit konventionellem Interferon und Ribavirin behandelt wurden, sollten unabhängig von ihrem virologischen Ansprechen in der ersten Therapie für eine Re-Therapie evaluiert werden, sofern keine Kontraindikationen vorliegen. Bei Patienten, die mit pegyliertem Interferon und Ribavirin vorbehandelt sind, muss man prüfen, ob es sich um ein primäres virologisches Ansprechen mit anschließendem Relapse oder um ein primäres Therapieversagen (Non-Response) handelt. Relapse-Patienten haben auch bei einer Re-Therapie eine signifikante Chance auf eine dauerhafte Ausheilung, während eindeutige Non-Responder auf eine antivirale Therapie mit pegyliertem Interferon und Ribavirin nur sehr geringe Chancen haben. Bei letzteren sollte man mit einer erneuten antiviralen Therapie sehr zurückhaltend sein. In der Praxis evaluieren wir in dieser Gruppe nur Patienten, die bereits eine weit fortgeschrittene Leberparenchymschädigung im Sinne einer fortgeschrittenen Leberfibrose (mindestens Stadium 3 nach Desmet) aufweisen.
WIE WAR DIE ADHÄRENZ?
Die Adhärenz/Compliance bezüglich der Einnahme hat einen entscheidenden Einfluss auf die dauerhafte Virusfreiheit. Die Ribavirineinnahme hat den größten Einfluss auf die Relapserate. Aber auch Dosisreduktionen in der Ersttherapie, zum Beispiel bei ausgeprägter Anämie, haben den gleichen Effekt wie die mangelnde Compliance. Patienten, die für eine Re-Therapie evaluiert werden, müssen auf die Notwendigkeit der Compliance hingewiesen werden und von der Bedeutung der Adhärenz auch bei einer hohen Dosis von Ribavirin überzeugt werden. Gemeinsam mit dem Patienten muss vor der Re-Therapie besprochen werden, wie die Nebenwirkungen der Medikamente beherrscht werden können, um Dosisreduktionen zu vermeiden. Da Erythropoetin in Deutschland nicht für die Behandlung der Anämie durch die antivirale Therapie zugelassen ist, muss mit dem Patienten vor der Re-Therapie sogar unter Umständen die Notwendigkeit einer Bluttransfusion während der antiviralen Behandlung besprochen werden. Einige Patienten sind auch bereit, die Kosten für Erythropoetin selbst zu tragen. Die Kosten dafür belaufen sich auf rund 800 € für sechs Wochen bei einer Dosierung von 10.000 IE/Woche. Vor der Gabe von Erythropoetin sollte auf eine ausreichende Transferrinsättigung geachtet werden.
WELCHE NEGATIVEN PRÄDIKTOREN LIEGEN VOR?
Weitere Faktoren, die die Chancen des Patienten verschlechtern können, sind übermäßiger Alkoholgenuss oder illegaler Drogenkonsum. Diese können nicht nur die Compliance negativ beeinflussen. Fortgesetzter Alkoholkonsum führt auch unabhängig von der Compliance zu einem schlechteren virologischen Ansprechen. Ein Adipositas mit Insulinresistenz ist ebenfalls ein negativer Prädiktor. Eine Gewichtsreduktion vor der Therapie ist hier empfehlenswert, allerdings leider nicht immer realisierbar.
WELCHE BEHANDLUNGSDAUER?
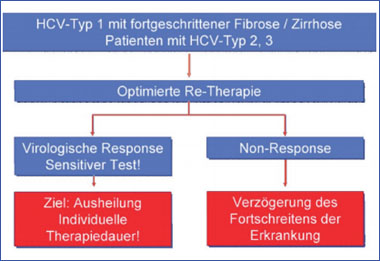
Abb. 2: Praktisches Vorgehen bei Non-Respondern oder Relapsepatienten auf eine antivirale Therapie mit
pegyliertem Interferon und Ribavirin-Therapie)
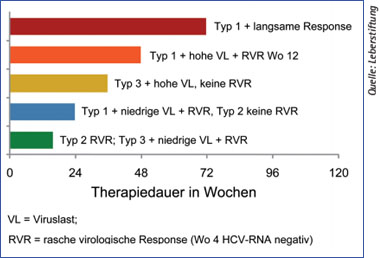
Abb. 3: Vorschlag zur Individualisierung der Therapiedauer
Die Verlängerung der Behandlungsdauer ist eine gute Möglichkeit, die Chancen einer Heilung bei Re-Therapie zu erhöhen. Die meisten Patienten mit einem Relapse nach der ersten antiviralen Therapie haben eine eher hohe Ausgangsviruslast und weisen kein rasches virologisches Ansprechen (Rapid Virological Response (RVR), d.h. HCV-RNA im Taqman-Test negativ nach 4 Wochen) auf. Diese Patienten profitieren am ehesten von einer verlängerten Therapiedauer. Für Patienten mit HCV-Genotyp 2 und 3 ist die Therapieverlängerung auf 48 Wochen bereits in der zugelassenen Therapie enthalten. Problematisch ist dagegen die Therapieverlängerung auf 72 Wochen beim Relapse von Patienten mit HCV-Genotyp 1, dem häufigsten Genotyp. Beim Genotyp 1 ist ein Non-Response bzw. Relapse zudem auch noch viel häufiger als bei Genotyp 2 oder 3. Eine Therapiedauer von 48 Wochen in dieser Situation erscheint daher bei einer Vorbehandlung mit pegyliertem Interferon und Ribavirin wenig sinnvoll (Abb. 3).
Die Daten der REPEAT-Studie zeigen, dass insbesondere bei Non-Respondern auf pegyliertes Interferon und Ribavirin nur mit einer Verlängerung von 48 auf 72 Wochen Therapiedauer eine zwar insgesamt schlechte, aber noch akzeptable Heilungsrate von 16% erreicht werden kann.
Im Einzelfall sollte die Behandlung somit länger als die derzeit zugelassene Therapiedauer von 48 Wochen erfolgen. Da aber bereits heutzutage in der Firstline-Therapie Patienten mit HCV-Genotyp 1, die nach 12 Wochen Therapiedauer noch eine Restvirämie aufweisen und nach 24 Wochen erstmals virusfrei sind, über 72 Wochen behandelt werden, darf man diese Daten auf die Situation eines Genotyp 1-Patienten in der Re-Therapie übertragen. Dadurch gibt man auch diesen Patienten mit einem langsamen virologischen Ansprechen (Slow Virological Response) eine adäquate Therapiedauer eine Chance auf Virusfreiheit.
Zudem geben die Daten der EPIC-Studie und von zahlreichen anderen Studien bei nicht vorbehandelten Patienten hinreichend Evidenz, um dieses Vorgehen zu rechtfertigen.
IM ZWEIFELSFALL THERAPIEREN
Sollten der behandelnde Arzt und der betroffene Patient nach Abwägen aller oben genannten Faktoren unsicher sein, ob eine antivirale Re-Therapie sinnvoll ist oder nicht, sollte großzügig für die antivirale Therapie entschieden werden. In allen Zulassungsstudien ist erkennbar, dass die Viruskinetik innerhalb der ersten 12 Therapiewochen entscheidend für das virologische Ansprechen ist. Wird während der Re-Therapie festgestellt, dass nach 12 Wochen Behandlung noch eine Restvirämie besteht, ist eine Weiterbehandlung nicht mehr angezeigt.
Ist die HCV-RNA im Serum jedoch nach 12 Wochen Re-Therapie negativ, so hat der Patient unabhängig von der primär durchgeführten Therapie, dem vorliegenden Fibrosestadium oder dem vorliegenden Genotyp eine hohe Chance auf eine dauerhafte Virusfreiheit





