Matthias Pfersdorff, Michael R. Kraus, Altötting-Burghausen
Extrahepatische
Manifestationen der chronischen Hepatitis C Infektion
Die chronische Hepatitis C Infektion und ihre hepatischen Folgeerscheinungen sind hinreichend bekannt. Daneben mehren sich die Kenntnisse zu Krankheitsmanifestationen außerhalb der Leber, deren Ursachen zunehmend der HCV-Infektion zugeschrieben werden. Diese sind nicht nur von wissenschaftlicher Bedeutung im Hinblick auf die Zusammenhänge von Virusinfektion und Autoimmunität. Vielmehr ergeben sich hieraus konkrete differenzialdiagnostische und -therapeutische Konsequenzen.
Einleitung
A. Starke Assoziation (hohe Prävalenz) mit belegter Pathogenese
- Kryoglobulinämie mit Vaskulitis in verschiedenen Organen (Haut, Niere etc.)
- Lymphoproliferative Erkrankungen
B. Deutliche Assoziation (höhere Prävalenz als Kontrollkollektive)
- Porphyria cutanea tarda
- Lichen ruber planus
- Diabetes mellitus Typ 2
C. Vermutliche Assoziation
- Autoimmunthyreopathien
- Sicca-Syndrom
- Nicht-kryoglobulinämische Glomerulonephritiden
- Arthritis / Arthralgien
D. Kasuistische Beschreibungen (Auswahl)
- Nicht-kryoglobulinämische Neuropathien
- Autoimmunhämolyse / Autoimmunthrombozytopenie
- Panarteriitis nodosa
- Fibromyalgie
- Myokarditis / Myopathie
- Chronische Urtikaria
- Vitiligo
- Mooren Kornealulkus
- Alveolitis / Lungenfibrose
Tab. 1: Überblick über extrahepatische Manifestationen der HCV-Infektion, in Anlehnung an6
Typ I monoklonale Immunglobuline (IgG oder IgM)
Typ II polyklonale Immunglobuline (v.a. IgG) und monoklonale IgM mit Rheumafaktoraktivität
Typ III polyklonale IgG und IgM mit Rheumafaktoraktivität
Tab. 2: Klassifikation der Kryoglobulinämie-Typen6
Die Infektion mit dem Hepatitis C Virus (HCV) geht mit einer hohen Chronifizierungsrate von 50-80% einher. Epidemiologischen Schätzungen zufolge sind weltweit 130-170 Millionen Menschen von einer chronischen HCV-Infektion betroffen. Als potenzielle Komplikationen sind insbesondere die Entwicklung einer Leberzirrhose und damit assoziiert die Entstehung eines hepatozellulären Karzinoms zu nennen.1, 2
Darüber hinaus umfasst die HCV-Infektion ein breites Spektrum an so genannten extrahepatischen Manifestationen (Tab. 1). So treten bei bis zu 74% der Patienten mit chronischer Hepatitis C Symptome auf, die nicht unmittelbar auf die Lebererkrankung zurückgeführt werden.3 Im Folgenden werden die wichtigsten extrahepatischen Manifestationen hinsichtlich ihrer Häufigkeit, Pathogenese, klinischer Symptomatik sowie des therapeutischen Vorgehens geordnet nach betroffenen Organsystemen dargestellt.
Eine Zwischenstellung nimmt hierbei das Fatigue-Syndrom ein. Abgeschlagenheits- und Müdigkeitszustände führen häufig und unabhängig vom Schweregrad des Leberschadens und dem Vorliegen potenzieller HCV-assoziierter Komplikationen zu einer nachhaltigen Beeinträchtigung der Lebensqualität bei chronisch HCV-Infizierten. Besonders betroffen sind u.a. Frauen, Patienten älter als 50 Jahre sowie Patienten mit Leberzirrhose. Häufig lässt sich eine Besserung der Symptomatik durch eine dauerhafte Viruseradikation erzielen.4, 5
Essentielle gemischte Kryoglobulinämie mit Vaskulitis und andere hämatologische Manifestationen
Kryoglobuline sind zirkulierende Immunglobuline, die reversibel bei Temperaturen unter 37°C präzipitieren und in Wärme wieder in Lösung gehen. Man unterscheidet drei Formen von Kryoglobulinämien (Tab. 2), wobei Typ II und III auf Grund des Vorliegens verschiedener Immunglobuline unter dem Begriff „gemischte Kryoglobulinämie“ zusammengefasst werden. Die Prävalenz von Kryoglobulinen bei Patienten mit HCV-Infektion ist mit 36-55% hoch, allerdings werden nur 10% dieser Patienten klinisch symptomatisch. Umgekehrt weisen 50-90% der Patienten mit essentieller gemischter Kryoglobulinämie gleichzeitig eine HCV-Infektion auf.5
Pathophysiologisch ist die enge Assoziation zwischen HCV-Infektion und Kryoglobulinämie insbesondere durch den Lymphotropismus des Hepatitis C Virus zu erklären. Interaktionen u.a. des HCV-Hüllproteins E2 mit dem CD 81-Rezeptor auf B-Lymphozyten führen über komplexe Signalkaskaden zur Stimulation der Antikörperproduktion und bei gleichzeitigem Vorliegen bestimmter genetischer Alterationen zur klonalen Expansion dieser B-Zellen. So ließ sich beispielsweise die Translokation t(14;18) mit Überexpression des antiapoptotischen bcl2-Gens bei HCV-Patienten signifikant gehäuft nachweisen.7 Dies ist als prädisponierender Faktor für die Entstehung diverser lymphoproliferativer Erkrankungen zu werten und macht insbesondere das gehäufte Auftreten HCV-assoziierter Non-Hodgkin-Lymphome (s.u.) verständlich.
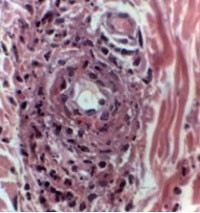
Abb. 1: Leukozytoklastische Vaskulitis
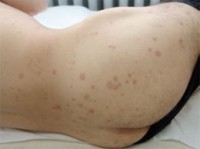
Abb. 2: Kutane Manifestation einer kryoglobulinämischen Vaskulitis
Histopathologisch kommt es bei der Kryoglobulinämie zu einer leukozytoklastischen Vaskulitis der kleinen Gefäße durch Ablagerung der so genannten Kryopräzipitate, d.h. von Immunkomplexen bestehend aus HCV-RNA, low-density Lipoproteinen (LDL), IgG-Antikörpern und IgM-Antikörpern mit Rheumafaktoraktivität (Abb. 1). Betroffen sind unterschiedliche Organsysteme, insbesondere die Haut (Abb. 2), Gelenke und Nieren, seltener auch das periphere Nervensystem. Die klassische, von Meltzer beschriebene Symptomtriade beinhaltet eine Purpura, Arthralgien und Müdigkeit. Als Risikofaktoren für die Entwicklung einer Kryoglobulinämie sind höheres Lebensalter, weibliches Geschlecht sowie eine längere Infektionsdauer zu nennen. Inwieweit eine genetische Disposition für die Entwicklung einer HCV-assoziierten kryoglobulinämischen Vaskulitis prädisponiert, ist nicht geklärt. Bei betroffenen Patienten findet man häufig hohe IgM-Werte sowie einen positiven Rheumafaktorbefund. Der Nachweis der Kryoglobuline erfolgt aus dem Blut unter Beachtung der spezifischen Abnahmebedingungen.5, 6, 8
Klassische Behandlungsoptionen der kryoglobulinämischen Vaskulitis sind Immunsuppressiva (Kortikosteroide, Azathioprin, Cyclophosphamid, Rituximab) und/oder Plasmapherese. Bei HCV-assoziierter kryoglobulinämischer Vaskulitis sollte bei fehlenden sonstigen Kontraindikationen primär eine antivirale Kombinationstherapie mit pegyliertem Interferon und Ribavirin versucht werden. Mit Reduktion der Viruslast und damit des Kryokrits zeigt sich meist rasch eine Besserung der vaskulitischen Symptome. In Bezug auf die unterschiedlichen betroffenen Organsysteme fanden sich hierbei klinische Ansprechraten von 85-100% bei kutanen, 25-50% bei renalen sowie 25-50% bei neurologischen Manifestationen der Vaskulitis. Allerdings ist auch ein Relapse der Beschwerden nach Beendigung der Therapie nicht selten. In dieser Situation oder bei schwerer therapierefraktärer Vaskulitis erscheint eine Kombination aus Rituximab und antiviraler Kombinationstherapie sinnvoll.8, 9
Das Auftreten von HCV-assoziierten lymphoproliferativen Erkrankungen, insbesondere Non-Hodgkin-Lymphomen (NHL), wurde in mehreren Studien mit allerdings stark variierenden Häufigkeitsangaben (0-42%) beschrieben. Hierbei ließen sich häufig niedrig-maligne Unterformen (u.a. follikuläre Lymphome, Marginalzonenlymphome, Immunozytome) sowie in ca. 65% der Fälle ein extranodaler Befall (u.a. Speicheldrüsen, Leber, Milz, Magen) feststellen.10 In einer großen retrospektiven Kohortenstudie fand sich bei HCV-Infizierten ein um 20-30% erhöhtes Risiko für das Auftreten von NHL insgesamt sowie ein 3-fach erhöhtes Risiko für die Entwicklung eines Immunozytoms.11 In den pathogenetischen Erklärungsmodellen steht der bereits bei der gemischten Kryoglobulinämie beschriebene HCV-Lymphotropismus mit konsekutiver Stimulation von B-Zellen in Verbindung mit einer möglicherweise direkt durch das HCV induzierten malignen Transformation im Mittelpunkt der Diskussion (s.o.).
Bei niedrig-malignen Lymphomen in stabiler Krankheitsphase wird primär eine antivirale Therapie empfohlen, die in Analogie zur Helicobacter-Eradikation bei MALT-Lymphomen zur kompletten Remission führen kann. Dies konnte u.a. von Hermine et al.12 bei Patienten mit splenischen B-Zell-NHL demonstriert werden. Beim Vorliegen hoch-maligner Lymphome sollte zunächst eine entsprechende Chemotherapie durchgeführt werden, danach kann zur Erhöhung der dauerhaften Remissionsraten ggf. die antivirale Behandlung angeschlossen werden.8
Schwierig kann die Entscheidung zu einer antiviralen Therapie bei Patienten mit HCV-assoziierter Autoimmunhämolyse bzw. Autoimmunthrombopenie sein, zumal das Neuauftreten wie auch die Verschlechterung einer bestehenden Hämolyse und Thrombopenie unter einer Interferontherapie als „immunologischer Trigger“ zu einer fatal bedrohlichen Situation führen kann.
Renale Manifestationen
Seit der Erstbeschreibung durch Johnson et al.13 gilt die kryoglobulinämische wie auch nicht-kryoglobulinämische Membranoproliferative Glomerulonephritis Typ I (MPGN) als gesicherte extrahepatische HCV-Manifestation. Die Assoziation mit einer Membranösen Glomerulonephritis ist ebenfalls beschrieben, scheint aber wesentlich seltener vorzuliegen.
Histologisch finden sich bei der MPGN proliferative glomeruläre Läsionen mit subendothelialen und mesangialen Ablagerungen von Immunkomplexen, die u.a. aus IgG, IgM, Komplementfaktor C3 und HCV-Antigenen bestehen. Während die Kryoglobulin-assoziierte Nierenbeteiligung gut erklärbar ist und pathogenetisch den vaskulitischen Manifestationen an anderen Organsystemen entspricht, ist der Mechanismus der Kryoglobulin-negativen Fälle bisher wenig verstanden. Die Prävalenz scheint regional unterschiedlich zu sein. Klinisch steht bei den Patienten eine Proteinurie und Mikrohämaturie mit oder ohne Einschränkung der Nierenfunktion im Vordergrund, ein nephrotisches bzw. nephritisches Syndrom kann in 20-30% komplizierend hinzukommen. Bei 80% besteht zudem ein arterieller Hypertonus. Das Ausmaß der renalen Beteiligung korreliert allerdings nicht mit dem Grad der Leberschädigung. Laborchemisch findet sich neben einer replizierenden HCV-Infektion eine Verminderung der Komplementfaktoren, eine Hypalbuminämie sowie bei 85% der Nachweis von Kryoglobulinen, wobei hier fast ausschließlich eine Kryoglobulinämie Typ II vorliegt. Zur Diagnosesicherung gilt die Nierenbiopsie mit Immunfluoreszenzmikroskopie als Goldstandard.5, 14
Therapeutisch wird ähnlich wie bei anderen extrahepatischen HCV-Manifestationen primär eine antivirale Kombinationstherapie empfohlen. Bei eingeschränkter Nierenfunktion sollte auf Ribavirin verzichtet werden, alternativ kommt eine Dosisreduktion unter engmaschigen Blutbildkontrollen und ggf. mit Bestimmung der Serumspiegel wegen der Gefahr einer hämolytischen Anämie in Frage.
Bei schwerer Ausprägung oder raschem Progress der Nierenbeteiligung sollte zunächst eine immunsuppressive Induktionsbehandlung (z.B. Kortikosteroide, Cyclophosphamid, Rituximab) oder eine Plasmapherese durchgeführt werden. Nach Stabilisierung der Nierenfunktion kann in einem zweiten Schritt die antivirale Therapie angeschlossen werden.8, 14
Dermatologische Manifestationen
Neben der Hautbeteiligung bei der kryoglobulinämischen Vaskulitis gelten die Porphyria cutanea tarda wie auch der Lichen ruber der Schleimhaut als häufigste Hauterkrankungen mit HCV-Assoziation.
Die Porphyria cutanea tarda (PCT) ist die häufigste Unterform der Porphyrien, einer Gruppe von Stoffwechselstörungen der Hämsynthese, und wird durch eine verminderte enzymatische Aktivität der Uroporphyrinogen-Decarboxylase verursacht. Insbesondere die sporadische Form (Typ I der PCT), bei der sich der Enzymdefekt nur in Hepatozyten findet, scheint sehr eng mit einer HCV-Infektion assoziiert zu sein. So beträgt die HCV-Prävalenz bei Patienten mit PCT durchschnittlich 45%, wobei große regionale Unterschiede bestehen. In den USA wird von Prävalenzen bis 60% berichtet, so dass hier bei allen Patienten mit PCT neben einer Hämochromatosediagnostik auch eine HCV-Testung empfohlen wird. In Südeuropa (Spanien, Italien) liegen die Prävalenzen mit bis zu 80% sogar noch höher.
Die Rolle des HCV in der Pathogenese der PCT ist noch nicht vollständig verstanden. Diskutiert wird die Bildung freier Radikale und ein erhöhter oxidativer Stress in den Hepatozyten, wodurch letztlich eine Akkumulation von Häm-Vorstufen resultiert. Somit wirkt die HCV-Infektion am ehesten als Trigger, vergleichbar mit anderen bekannten Faktoren wie Eisenüberladung, erhöhten Östrogenspiegeln oder Alkoholexzessen, die ebenfalls die Manifestation einer PCT induzieren können. Klinisch kommt es durch eine erhöhte Photosensitivität in lichtexponierten Hautarealen (Handrücken, Unterarm, Gesicht) zur Blasenbildung, zu einer erhöhten Verletzlichkeit mit Erosionen und Vernarbung sowie zu Pigmentveränderungen. Diagnostisch ist neben dem typischen klinischen Bild eine erhöhte Porphyrinausscheidung im Urin von Bedeutung. Therapeutisch wird neben der antiviralen Therapie eine Eisendepletion mittels Aderlass empfohlen.10
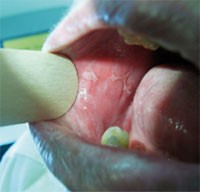
Abb. 3: Oraler Lichen ruber planus
Der Lichen ruber planus ist eine chronische entzündliche papulöse Erkrankung der Haut, wobei insbesondere der Befall der Schleimhäute mit einer HCV-Infektion assoziiert scheint. Typisch ist hierbei die so genannte Wickham-Zeichnung, eine weißlich-netzartige Zeichnung auf der Oberfläche der Hautläsionen (Abb. 3). Diese Dermatose fand sich bei HCV-Infizierten hochsignifikant häufiger als bei Kontrollen.15 Zusätzlich konnten Pilli et al.16 bei Patienten mit oralem mucosalen Lichen ruber planus in den Infiltraten HCV-spezifische CD4 und CD8 T-Zellen nachweisen. Lichen ruber Manifestationen können sich unter einer antiviralen Interferontherapie sowohl verschlechtern als auch verbessern.
Rheumatologische und sonstige autoimmune Manifestationen
Arthralgien werden mit einer Häufigkeit von bis zu 23% bei HCV-Patienten beschrieben, eine klinisch relevante Arthritis tritt deutlich seltener auf. In der Regel manifestiert sich diese als nicht-erosive Mono- oder Oligoarthritis der großen und mittelgroßen Gelenke. Eine Abgrenzung zur rheumatoiden Arthritis als eigenständiger Komorbidität ist klinisch und bei häufig positivem Rheumafaktorbefund nicht immer einfach. Neben einer gleichzeitig vorliegenden Kryoglobulinämie scheinen fehlende anti-CCP-Antikörper hinweisend für eine HCV-assoziierte Arthritis im Sinne einer extrahepatischen Manifestation zu sein. Zusätzlich zur Durchführung einer antiviralen Therapie, die die Gelenkbeschwerden eindrucksvoll bessern kann, empfiehlt sich ein stufenweises symptomorientiertes Vorgehen. Zunächst sollte eine Arthritis mit körperlicher Schonung und Analgetika bzw. nichtsteroidalen Antiphlogistika behandelt werden, in schweren oder therapierefraktären Fällen kommen Glukokortikoide oder andere Immunsuppressiva in Betracht.17, 18
Eine Sicca-Symptomatik (Xerostomie, Xerophthalmie) findet sich bei 9-67% der HCV-Patienten. Dieser Zusammenhang wurde erstmals von Haddad19 beschrieben und in weiteren Studien bestätigt. Bei ähnlichen histologischen Veränderungen im Sinne einer lymphozytären Sialoadenitis der Speicheldrüsen findet sich im Unterschied zum primären Sjögren-Syndrom bei der sekundären, HCV-assoziierten Form allerdings meist eine Antikörpernegativität für anti-Ro/SS-A bzw. anti-La/SS-B.20 Die Sicca-Symptomatik bleibt auch bei erfolgreicher Viruseradikation meist unbeeinflusst und sollte symptomatisch behandelt werden.
Weiterhin lassen sich bei HCV-Patienten regelhaft eine Vielzahl an Autoantikörpern nachweisen, deren klinische Bedeutung weitgehend unklar ist. Zu den häufigsten zählen antinukleäre Antikörper (ANA) und Antikörper gegen glatte Muskulatur (SMA) in jeweils ca. 20% der Patienten. Hinweise für einen Zusammenhang zwischen dem Vorliegen von Antikörpern und dem HCV-Genotyp, dem klinischen Verlauf einer HCV-Infektion oder dem therapeutischen Ansprechen wurden bislang nicht beschrieben.20
Ob das ätiologisch früher als mögliche extrahepatische Manifestation betrachtete Fibromyalgiesyndrom eine Spielwiese der chronischen Hepatitis C sein kann, erscheint durch jüngere Untersuchungen eher unwahrscheinlich.21
Endokrine Manifestationen
Zahlreiche Studien erbrachten Hinweise auf eine Assoziation zwischen einer HCV-Infektion und dem Auftreten von Schilddrüsenfunktionsstörungen. So fanden sich im Vergleich zu Gesunden bei HCV-Infizierten signifikant häufiger eine Hypothyreose (13%) sowie Schilddrüsenautoantikörper (Antikörper gegen Thyreoglobulin bei 17% und gegen Thyreoperoxidase bei 21% der Patienten).22 Die genauen Pathomechanismen sind allerdings nicht bekannt. Daneben zählt die Induktion von Autoimmunthyreopathien zu den bekannten Nebenwirkungen unter Interferontherapie.
Schilddrüsenfunktionsstörungen stellen per se keine Kontraindikation für die Einleitung einer antiviralen Therapie dar, allerdings sollte diese möglichst unter euthyreoten Bedingungen und begleitet von engmaschigen Kontrollen der Schilddrüsenwerte durchgeführt werden.8
Zudem gilt die HCV-Infektion heute als unabhängiger Risikofaktor für die Entstehung einer Insulinresistenz bzw. eines Diabetes mellitus Typ 2. Dies konnte sowohl in retrospektiven als auch prospektiven Studien unabhängig vom Grad der Leberschädigung belegt werden. Pathogenetisch werden eine direkte Interaktion von HCV-Proteinen mit intrazellulären Signaltransduktionskaskaden des Insulinstoffwechsels sowie Verschiebungen im Zytokinspektrum postuliert. Eine engmaschige Überwachung der Patienten und ggf. die Gabe von Antidiabetika ist obligat, eine erfolgreiche antivirale Therapie führt im Verlauf häufig zu einer Besserung der diabetischen Stoffwechsellage.6, 10, 23
Neurologische Manifestationen
Beteiligungen des Nervensystems finden sich insbesondere im Sinne einer vaskulitischen Manifestation bei Patienten mit Kryoglobulinämie. Meistens ist hierbei das periphere Nervensystem in Form einer distal betonten, axonalen, sensorischen Polyneuropathie oder einer Mononeuropathia multiplex betroffen. Seltener wurden auch Polyneuropathien im Zusammenhang mit einer Panarteriitis nodosa sowie Enzephalopathien beschrieben. Das therapeutische Konzept bei kryoglobulinämischer Vaskulitis wurde bereits oben dargelegt.5
1 Seeff, L.B., Natural history of chronic hepatitis C. Hepatology, 2002. 36(5 Suppl 1): p. S35-46.
2 Alter, M.J., Epidemiology of hepatitis C virus infection. World J Gastroenterol, 2007. 13(17): p. 2436-41.
3 Cacoub, P., et al., Extrahepatic manifestations of chronic hepatitis C. MULTIVIRC Group. Multidepartment Virus C. Arthritis Rheum, 1999. 42(10): p. 2204-12.
4 Foster, G.R., R.D. Goldin, and H.C. Thomas, Chronic hepatitis C virus infection causes a significant reduction in quality of life in the absence of cirrhosis. Hepatology, 1998. 27(1): p. 209-12.
5 Sene, D., N. Limal, and P. Cacoub, Hepatitis C virus-associated extrahepatic manifestations: a review. Metab Brain Dis, 2004. 19(3-4): p. 357-81.
6 Puchner, K.P. and T. Berg, [Extrahepatic manifestations of chronic hepatitis C virus infection]. Z Gastroenterol, 2009. 47(5): p. 446-56.
7 Zignego, A.L., et al., T(14;18) translocation in chronic hepatitis C virus infection. Hepatology, 2000. 31(2): p. 474-9.
8 Sarrazin, C., et al., [Prophylaxis, diagnosis and therapy of hepatitis C virus (HCV) infection: the German guidelines on the management of HCV infection]. Z Gastroenterol, 2010. 48(2): p. 289-351.
9 Terrier, B., et al., Efficacy and tolerability of rituximab with or without PEGylated interferon alfa-2b plus ribavirin in severe hepatitis C virus-related vasculitis: a long-term followup study of thirty-two patients. Arthritis Rheum, 2009. 60(8): p. 2531-40.
10 Mayo, M.J., Extrahepatic manifestations of hepatitis C infection. Am J Med Sci, 2003. 325(3): p. 135-48.
11 Giordano, T.P., et al., Risk of non-Hodgkin lymphoma and lymphoproliferative precursor diseases in US veterans with hepatitis C virus. Jama, 2007. 297(18): p. 2010-7.
12 Hermine, O., et al., Regression of splenic lymphoma with villous lymphocytes after treatment of hepatitis C virus infection. N Engl J Med, 2002. 347(2): p. 89-94.
13 Johnson, R.J., et al., Membranoproliferative glomerulonephritis associated with hepatitis C virus infection. N Engl J Med, 1993. 328(7): p. 465-70.
14 Fabrizi, F., et al., Therapy of hepatitis C virus-associated glomerulonephritis: current approaches. J Nephrol, 2008. 21(6): p. 813-25.
15 El-Serag, H.B., et al., Extrahepatic manifestations of hepatitis C among United States male veterans. Hepatology, 2002. 36(6): p. 1439-45.
16 Pilli, M., et al., Oral lichen planus pathogenesis: A role for the HCV-specific cellular immune response. Hepatology, 2002. 36(6): p. 1446-52.
17 Palazzi, C., et al., Difficulties in the differential diagnosis between primitive rheumatic diseases and hepatitis C virus-related disorders. Clin Exp Rheumatol, 2005. 23(1): p. 2-6.
18 Ramos-Casals, M., et al., Therapeutic management of extrahepatic manifestations in patients with chronic hepatitis C virus infection. Rheumatology (Oxford), 2003. 42(7): p. 818-28.
19 Haddad, J., et al., Lymphocytic sialadenitis of Sjogren‘s syndrome associated with chronic hepatitis C virus liver disease. Lancet, 1992. 339(8789): p. 321-3.
20 Ramos-Casals, M. and J. Font, Extrahepatic manifestations in patients with chronic hepatitis C virus infection. Curr Opin Rheumatol, 2005. 17(4): p. 447-55.
21 Narvaez, J., J.M. Nolla, and J. Valverde-Garcia, Lack of association of fibromyalgia with hepatitis C virus infection. J Rheumatol, 2005. 32(6): p. 1118-21.
22 Antonelli, A., et al., Thyroid disorders in chronic hepatitis C. Am J Med, 2004. 117(1): p. 10-3.
23 Mason, A.L., et al., Association of diabetes mellitus and chronic hepatitis C virus infection. Hepatology, 1999. 29(2): p. 328-33.





