Christoph Werner, Ulrich Lauer und Christoph Berg, Tübingen
Tripletherapie mit Boceprevir
Maßnahmen zur Behandlung der Anämie
Blutbildveränderungen gehören zu den klassischen Nebenwirkungen einer dualen antiviralen Therapie der Hepatitis C mit pegyliertem Interferon (PEG-IFN) und Ribavirin (RBV). Die Leuko- und Thrombopenie sind dabei eher auf knochenmarksmodulatorische Effekte des Interferons zurückzuführen, wohingegen die Anämie vornehmlich Ausdruck einer direkten erythrozytären Toxizität des Ribavirins ist.
In den Studien, die zur Zulassung der Proteasehemmer (Telaprevir und Boceprevir) führten, konnte eine Aggravation der Myelotoxizität mit höheren Raten an Leukopenien, vor allem aber auch Anämien, aufgezeigt werden1-4. Die Häufigkeit einer Anämie unter der Triple-Therapie mit Boceprevir, pegyliertem Interferon alpha 2b und Ribavirin betrug 49%, im Vergleich zu 29% unter der dualen Therapie mit pegyliertem Interferon alpha 2b und Ribavirin5. Der Hämoglobinwert lag bei den Patienten unter der Boceprevir-basierten Triple-Therapie im Durchschnitt um 1 g/dl niedriger6.
Kasuistik
Ein 51 Jahre alter Patient (Gewicht 75 kg, Körpergröße 178 cm) mit chronischer Hepatitis C, Genotyp 1b, wurde von Mai 2009 bis April 2010 über 48 Wochen mit pegyliertem Interferon alpha 2a und Ribavirin (1200 mg/die) behandelt. Beide Medikamente konnten während der gesamten Therapie in voller Dosis verabreicht werden und es bedurfte keiner speziellen therapeutischen Maßnahmen hinsichtlich einer Anämie (der niedrigste Hb-Wert betrug 9,3 g/dl zu Woche 48). Nach initial gutem Ansprechen (HCV RNA-PCR negativ zu Woche 12 der Therapie), kam es drei Monate nach Therapieende zu einem Relapse der Hepatitis C.
Im September 2011 stellte sich der Patient mit der Frage nach neuen Therapie-Optionen vor. Zu diesem Zeitpunkt bestand eine hohe Viruslast mit 918.000 IE/ml Plasma bei normalen Leberwerten (GPT, GOT, AP, gGT). Das Blutbild zeigte keinerlei pathologische Abweichungen (Leukozyten 6350/µl, Hämoglobin 15,9 g/dl, Thrombozyten 268.000/µl). Nierenretentionsparameter, Gerinnungsparameter und Bilirubin lagen ebenfalls im Normbereich. Sonographisch waren keine Leberumbauzeichen vorhanden. Die Durchführung einer Leberbiopsie wurde von dem Patienten stets abgelehnt.
In dieser Situation besprachen wir mit dem Patienten den Beginn einer Triple-Therapie mit pegyliertem Interferon alpha 2a, Ribavirin 1200 mg/die sowie Boceprevir 2400 mg/die.
Nach einer 4-wöchigen „lead-in“ Phase mit pegyliertem Interferon alpha 2a und Ribavirin erfolgte die zusätzliche Behandlung mit Boceprevir für 32 Wochen (bis zur Therapiewoche 36) gemäß den gültigen Therapierichtlinien. Nach Woche 36 wurde die Therapie mit pegyliertem Interferon alpha 2a und Ribavirin bis zur Woche 48 fortgesetzt. Bei dem Patienten war erstmals zu Woche 8 nach Therapiebeginn die HCV RNA negativ. Im Folgenden blieb die HCV RNA bis zum Therapieende (Woche 48) negativ.
Allerdings trat unter der Triple-Therapie eine symptomatische Anämie (Belastungs-Dyspnoe) auf, so dass im Verlauf verschiedene Maßnahmen zur Stabilisierung des Hämoglobinwertes bzw. Besserung der Anämie erfolgten. Der Verlauf des Hämoglobinwertes und die therapeutischen Maßnahmen sind in Abbildung 1 dargestellt. Zusammengefasst wurde zur Stabilisierung der Anämie Erythropoetin in steigender Dosis verabreicht. Weiterhin erfolgte eine sukzessive Reduktion der Ribavirindosis bis auf 600 mg/die. Dennoch waren bis zur Therapiewoche 36 (Ende der Boceprevir-Phase) wiederholte Gaben von Erythrozytenkonzen-traten (LAE) erforderlich (in der Summe vier). Nach Abschluss der Therapie mit Boceprevir erholte sich der Hämoglobinwert, so dass Erythropoetin abgesetzt und die Dosis des Ribavirin wieder gesteigert werden konnte.
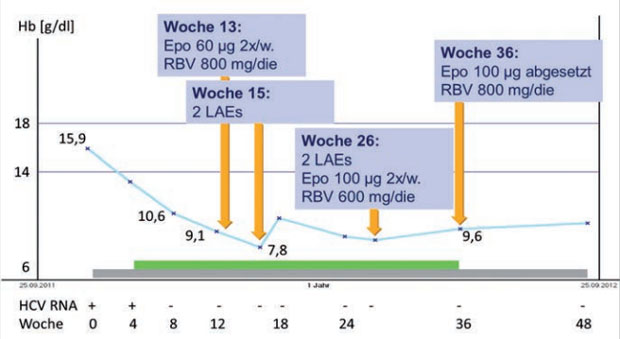 Abbildung 1: Verlauf des Hämoglobins unter Triple-Therapie mit Boceprevir. Grauer Balken: Therapie mit pegyliertem Interferon und Ribavirin. Grüner Balken: Phase der Triple-Therapie mit Boceprevir.
Abbildung 1: Verlauf des Hämoglobins unter Triple-Therapie mit Boceprevir. Grauer Balken: Therapie mit pegyliertem Interferon und Ribavirin. Grüner Balken: Phase der Triple-Therapie mit Boceprevir.
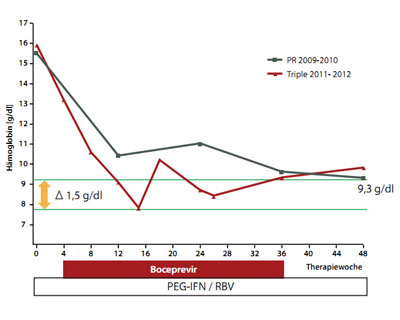 Abbildung 2: Hämoglobin-Verlauf während der HCV-Therapie mit pegyliertem Interferon und Ribavirin 2009 / 2010 (graue Linie) im Vergleich mit der Triple-Therapie mit Boceprevir 2011 / 2012 (rote Linie).
Abbildung 2: Hämoglobin-Verlauf während der HCV-Therapie mit pegyliertem Interferon und Ribavirin 2009 / 2010 (graue Linie) im Vergleich mit der Triple-Therapie mit Boceprevir 2011 / 2012 (rote Linie).
Bemerkenswert ist der Vergleich zwischen dem Verlauf der Anämie unter dualer Therapie 2009/2010 und der aktuell durchgeführten Triple-Therapie, wobei sowohl die Dosis an pegyliertem Interferon wie auch die Initialdosis an Ribavirin identisch waren. Der ausgeprägte additive Effekt von Boceprevir hinsichtlich der Aggravation einer Anämie (trotz intensiver Gegenmaßnahmen) ist in Abbildung 2 im Vergleich zur dualen Therapie dargestellt.
Praktische Konsequenz
Bei der Planung und Durchführung einer Hepatitis C Triple-Therapie mit Protease-Inhibitoren ist ein besonderes Augenmerk auf die Prävention und das Management einer Anämie zu legen. Vor Beginn einer Triple-Therapie sollten bereits bestehende Risikofaktoren für die Entstehung einer Anämie (z. B. Eisen-, Vitamin B12- und Folsäuremangel) ausgeschlossen bzw. behandelt werden.
Während der Triple-Therapie sind zunächst wöchentliche Blutbildkontrollen erforderlich. Bei Unterschreitung eines individuell festgelegten Hämoglobin-wertes (im Regelfall < 10 g/dl) sollten suffiziente Gegenmaßnahmen eingeleitet werden.
| Hb < 10 g/dl | 1. Dosisreduktion Ribavirin um 200-400 mg/die; wenn möglich, die Dosis von 400-600 mg/die nicht unterschreiten ** |
| 2. Erythropoetingabe, z.B. Darbepoetin alfa 60µg 2x wöchentlich, steigerbar auf 2x 100 µg/w* | |
| Hb < 8,5 g/dl | 3. Bluttransfusionen (zusätzlich zu 1. u. 2.) |
| 4. Eventuell zusätzlich Dosisreduktion des pegylierten Interferons |
Tabelle 1: Tübinger Eskalationsschema zum Anämiemanagement.*„off-label“ Gebrauch, **entspricht nicht demReduktionsschema in der Fachinformation.
Die in Tabelle 1 dargestellten Empfehlungen zum Management einer Anämie unter Triple-Therapie folgen teilweise unseren eigenen Erfahrungen und können damit nicht als allgemein verbindlich gelten.
Neben der Reduktion der Ribavirindosis, welche anders als bei der dualen Therapie nicht in 200 mg Schritten, sondern nach eigener Erfahrung eher in 400 mg Schritten erfolgen sollte, ist alternativ oder ergänzend die Gabe von Erythropoetin möglich.
Die Frage, inwiefern während der ersten Phase der Triple-Therapie (mit Boceprevir bzw. Telaprevir) eine Dosisreduktion des Ribavirins unter die Schwelle von 600 mg/die das dauerhafte Ansprechen negativ beeinflusst, ist bisher nicht ausreichend untersucht. In der Behandlungspraxis sind allerdings Dosisreduktionen von Ribavirin unter 600 mg/die gelegentlich nicht zu vermeiden, da andernfalls die Triple-Therapie gar nicht mehr fortgeführt werden kann. Vermutlich ist in der ersten Phase der Triple-Therapie (mit Boceprevir bzw. Telaprevir) eine möglichst hohe Ribavirin-Dosis zum Erreichen eines raschen Abfalls der Viruslast erforderlich, so dass es gilt, jegliche präemptive Unterdosierungen von Ribavirin zu vermeiden.
Bei den Zulassungsstudien von Boceprevir war die Gabe von Erythropoetin erlaubt und wurde in der Boceprevirgruppe bei 43% aller Patienten durchgeführt (ohne Boceprevir wurde bei 24% der Patienten Erythropoetin gegeben)5. Zu beachten ist, dass die Gabe von Erythropoetin im Rahmen einer HCV-Therapie in Deutschland unverändert einen „off-label use“ darstellt.
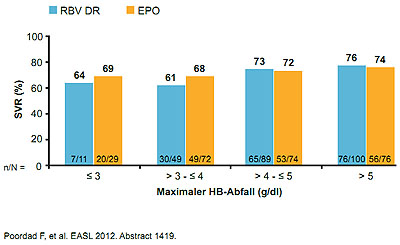 Abbildung 3: Keine Korrelation von Hämoglobin-Abfall und SVR-Rate unter Boceprevir-Tripletherapie bei verschiedenen Anämie-Managementstrategien Tabelle 1: Tübinger Eskalationsschema zum Anämiemanagement.*„off-label“ Gebrauch, **entspricht nicht demReduktionsschema in der Fachinformation.
Abbildung 3: Keine Korrelation von Hämoglobin-Abfall und SVR-Rate unter Boceprevir-Tripletherapie bei verschiedenen Anämie-Managementstrategien Tabelle 1: Tübinger Eskalationsschema zum Anämiemanagement.*„off-label“ Gebrauch, **entspricht nicht demReduktionsschema in der Fachinformation.
In einer kürzlich vorgestellten prospektiv-randomisierten Studie führten sowohl die Reduktion der Tagesdosis von Ribavirin um 200-400 mg als auch die alleinige Gabe von Erythropoetin ohne Ribavirin-Dosisreduktion zu ähnlich hohen Raten einer SVR („sustained virological response“)7 (Abbildung 3). Somit erscheint die Dosisreduktion von Ribavirin im Sinne einer ersten Maßnahme zum Gegenlenken bei therapieinduzierter Anämie nicht nur sicher und effektiv, sondern auch ökonomisch attraktiv zu sein. Sollte eine alleinige Reduktion der Ribavirindosis nicht ausreichend effektiv sein, so besteht der zweite Schritt in der zusätzlichen Gabe von Erythropoetin. Bei einem Abfall des Hämoglobinwertes unter 8,5 g/dl ist zudem meist die Gabe von Erythrozytenkonzentraten sinnvoll. In den Zulassungsstudien lag die Transfusionshäufigkeit in der Gruppe mit Boceprevir bei 3%5. Unserer eigenen Erfahrung nach sind Bluttransfusionen jedoch im „real life“ Kollektiv deutlich häufiger notwendig, insbesondere bei älteren Patienten oder auch bei Vorliegen einer höhergradigen Leberfibrose.
Zusammengefasst kommt dem Management der Anämie bei der Hepatitis-C-Triple-Therapie eine zentrale Bedeutung zu. Allerdings lassen sich unserer Erfahrung nach anämiebedingte Therapieabbrüche durch die oben aufgeführten Gegenmaßnahmen fast immer vermeiden. Da diese Maßnahmen aber teilweise belastend und aufwendig für den Patienten sein können, ist es geraten, das Problem der Anämie bereits in das Aufklärungsgespräch zur Therapieeinleitung mit einzubeziehen.





