Reinhart Zachoval und Markus Guba , München
Lebertransplantation – Indikationen und
Warteliste
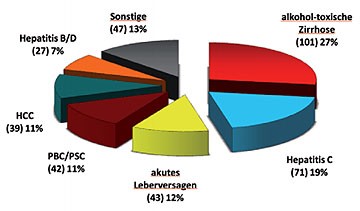
Abbildung 1: Indikationen
zur LTx am Klinkum Großhadern der LMU, München 1997-2009 (N=370)
Die Indikation zur Lebertransplantation (LTx) ist generell bei einer chronischen Lebererkrankung im Endstadium einer Zirrhose gegeben (Tab.1). An erster Stelle stehen Zirrhosen aufgrund einer chronischen Hepatitis C oder nach Alkoholmissbrauch; nicht selten ist zusätzlich ein hepatozelluläres Karzinom (HCC) nachweisbar. Das Indikationsspektrum am Klinikum Grosshadern der LMU in den Jahren 1997-2009 zeigt Abbildung 1.
Überlebensraten
Die Langzeitüberlebensraten nach Lebertransplantation konnten durch Neuerungen bei der chirurgischen Technik und der intensivmedizinischen Ver- sorgung sowie durch Optimierung des Einsatzes immunsuppressiver Medikamente in den letzten Jahren erheblich verbessert werden.
Bei geeigneter Selektion können selbst bei Lebertransplantation wegen eines HCCs ausgezeichnete Rezidiv-freie Überlebensraten von ca. 80 % erzielt werden. Neue Medikamente haben z.B. die Rückfallquote bei chronischer Hepatitis B deutlich vermindert und das Langzeitüberleben somit verbessert. Neue Strategien in der Handhabung der Immunsuppression wie z.B. die frühzeitige Minimierung der Calcineurininhibitor-Dosis durch Kombination mit Antimetaboliten haben ebenfalls zur Verbesserung der Ergebnisse beigetragen. Neben der Grunderkrankung werden die Überlebenschancen des Patienten durch den klinischen Zustand, die zur Verfügung stehenden Behandlungsmöglichkeiten und nicht zuletzt auch durch die Qualität des Spenderorgans beeinflusst.
Kontraindikationen
|
Parenchymatöse Lebererkrankungen Chronische Hepatitis B, D und C Alkoholzirrhose, Nichtalkoholische Steatohepatitis (NASH) Autoimmune Zirrhose Kryptogene Zirrhose |
|
Cholestatische Erkrankungen Primär biliäre Zirrhose Primär (sekundär) sklerosierende Cholangitis Familiäre Cholestasesyndrome |
|
Neoplasien HCC (Mailänder-Kriterien) Adenomatose der Leber Hämangioendotheliom Carcinoid-Metastasen |
|
Anlagestörungen Polyzystische Lebererkrankungen Caroli-Syndrom |
|
Parasitäre Ursachen Echinokokkose |
|
Stoffwechselerkrankungen Hepatische Beteiligung Hämochromatose Morbus Wilson Morbus Gaucher A1-Antitrypsin-Mangel GlykogenoseTyp 1 Hepatischer Gendefekt Primäre Oxalurie Transthyretin-Amyloidose Familiäre Hypercholesterinämie |
|
Vaskuläre Lebererkrankungen Chronisches Budd-Chiari-Syndrom Venoocclusive Disease (VOD) |
|
Akutes Leberversagen Virushepatitis Medikamente, Toxine M. Wilson Akutes Budd-Chiari-Syndrom Nichtfunktionierendes Transplantat nach LTX |
Tabelle 1: Indikationen zur Lebertransplantation
Allgemein akzeptierte Kontraindikationen zur LTx stellen der aktive Alkoholkonsum oder Drogengebrauch (minimale Karenzzeit in häuslicher Umgebung > 6 Monate), eine systemische Tumorerkrankung, ein fortgeschrittenes HCC (mit makrovaskulärer Invasion oder Metastasierung) außerhalb der MILAN-Kriterien oder eine nicht beherrschbare Infektion dar. Generell sollte die 5-Jahres-Überlebenschance eines zur LTx vorgesehenen Patienten in Zeiten der extremen Organknappheit > 50 % betragen.
Listungskriterien
Gemäß dem Transplantationsgesetz hat die Bundesärztekammer Richtlinien für die Organvermittlung zur Lebertransplantation veröffentlicht. Diese Organverteilungsrichtlinien beruhen auf den Grundsätzen der Erfolgsaussicht, der Dringlichkeit und der Chancengleichheit. Durch die. bundeseinheitliche Warteliste ist die Wartezeit unabhängig von dem Transplantationszentrum, in dem der Patient gemeldet ist. Die medizinischen Kriterien für eine Leberzuteilung sind vor allem die Blutgruppenverträglichkeit und die Größenübereinstimmung. Die Zuteilung der Organe über Eurotransplant erfolgt anhand eines Punktewertes, dem sogenannten MELD („Model of End-Stage Liver Disease“)-Score, der mit einer komplexen Formel berechnet wird. In diesen Wert werden das Kreatinin. (Blutwert der die Funktion der Niere anzeigt), Bilirubin und die INR (Leberwerte die die Funktion der Leber reflektieren) im Serum des Empfängers eingerechnet. Vereinbarungsgemäß wird die Werteskala zwischen 6 (gesunder Mensch) und 40 (schwerstkranker Leberpatient) limitiert. Der Wert gibt Auskunft über die 3-Monats-Überlebenswahrscheinlichkeit der Erkrankten ohne Lebertransplantation. Je höher der Wert, desto wahrscheinlicher wird die Organzuteilung („the sickest first“ Prinzip).
In einigen Fällen reflektiert der MELD-Wert nicht die klinische Situation der Patienten, weshalb bestimmten Indika-tionen ein standard exception MELD zugeordnet wird, um auch bei diesen Patienten eine zeitgerechte Transplantation zu ermöglichen. Gegenwärtig werden SEs für folgende Indikationen gewährt: 1) Hepatozelluläres Karzinom innerhalb der MILAN-Kriterien, 2) Nicht metastasierendes Hepatoblastom, 3) Adulte polyzystische Degeneration der Leber, 4)Primäre Oxalurie Typ 1,5) persistierende Leberdysfunktion nach LTx, 6) Zystische Fibrose, 7) Familiäre Amyloidotische Polyneuropathie (FAP), 8) Hepatopulmonales Syndrom, 9) Portopulmonale Hypertension, 10) Harnstoffzyklusdefekte, 11) Morbus Osler 12) Hepatisches Haemangioendotheliom 13) Biläre Sepsis, 14) Primär sclerosierende Cholangitis (PSC) und 15) Cholangiokarzinom. Unter bestimmten Gesichtspunkten können auf Antrag auch non-standard exception points vergeben werden. Diese NSE Anträge werden von 2 Auditoren auf Stichhaltigkeit überprüft und nur in Ausnahmefällen Sonderpunkte vergeben. Für Kinder <16 Jahre, wird automatisch ein pädiatrischer MELD (PELD) Wert berechnet, der den Kindern eine etwas höhere Chance auf Erhalt einer Spenderleber ermöglicht.
Das Ziel der MELD-basierten Organallokation ist es die Mortalität auf der Warteliste zu reduzieren.
Gegenwärtig beobachten wir jedoch einen stetigen Anstieg des MELD-Wertes bei Patienten, die eine Organzuteilung erhalten. Dies hat zur Folge, dass bei vielen Patienten die Organtransplantation zu spät durchgeführt werden kann, so dass die Belastungen der Operation nicht mehr überstanden werden können und so das MELD basierte System bei fehlenden „exit“ Kriterien zu einem Anstieg der postLTx Mortalität führt.
Zeitpunkt der Listung
Der Zeitpunkt zur Listung eines Patienten mit chronischer Lebererkrankung ist individuell zu treffen; statistisch ist erst ab einem MELD-Score von 15 Punkten ein Überlebensvorteil nach Lebertransplantation belegt. Für Patienten mit akutem Leberversagen ist der MELD-Score nicht entscheidend. In dieser Si-tuation wird der Patient durch das Zentrum aufgrund der Klinik und Einschätzung der spontanen Überlebenschancen unter der Kategorie „ high urgency“ gemeldet und erhält bevorzugt meist innerhalb von maximal 48 Stunden ein Spenderorgan.
Bei marginalen Organen wird nach mehrfacher Ablehnung im Standardallokationsverfahren eine beschleunigte Organverteilung „rescue allocation“ verwendet, um diese Organe doch noch zeitgerecht zu vermitteln. Diese Organe werden dann innerhalb der Warteliste des akzeptierenden Zentrums anhand der medizinischen Dringlichkeit verteilt.
Schlußbemerkungen
Ein Hauptproblem der Transplantationsmedizin in Deutschland insbesondere bei der Lebertransplantation stellen der extreme Organmangel bei mangelnder Spendebereitschaft der Bevölkerung einerseits, sowie die abnehmende Organqualität bei immer älter werdenden Spendern andererseits dar. Die Ein- führung des MELD-Scores 2006 als Kriterium für die Beurteilung der Dringlichkeit der Lebertransplantation hat zu einer Verminderung der Mortalität auf der Warteliste geführt, aber gleichzeitig die postoperative Sterblichkeit deutlich erhöht. Als Konsequenz ist u.a. eine zentrumsspezifische, verpflichtende Dokumentation und Offenlegung der Transplantationsindikationen und -Ergebnisse zu fordern im Sinne einer Qualitätskontrolle und Umsetzung des Transplantationsgesetzes (Berücksichtigung von Dringlichkeit und Erfolgschancen). Die Verbesserung der Organverfügbarkeit, ein Überdenken der derzeitig gültigen.Allokationspolitik und insbesondere die Erhöhung der Spenderzahl ggf. durch gesetzgeberische Maßnahmen (Widerspruchsregelung) sind weitere anspruchsvolle Herausforderungen der Zukunft.





